त्वचा संबंधी रोग होते हैं सामान्य कारणकई लोगों की चिंता का विषय है. उनमें से कुछ स्वास्थ्य के लिए थोड़ा खतरा पैदा करते हैं, जबकि अन्य को रोगी के जीवन को बचाने के लिए तत्काल योग्य सहायता और संभवतः सर्जिकल हस्तक्षेप की आवश्यकता होती है। त्वचा विशेषज्ञ से समय पर परामर्श लेने के लिए, मानव त्वचा रोगों के लक्षणों को जानना महत्वपूर्ण है, जिनकी तस्वीरें और विवरण हम अपने पाठकों को प्रदान करते हैं।
हर कोई नहीं जानता कि त्वचा शरीर का सबसे बड़ा अंग है, जिसकी एक जटिल संरचना होती है और यह कई कार्य करती है। इसका कुल क्षेत्रफल 2 एम2 से अधिक हो सकता है, और इसका वजन विन्यास और ऊंचाई के आधार पर 2.5 से 5 किलोग्राम तक हो सकता है।
त्वचा में आंतरिक ऊतकों को प्रतिकूल बाहरी वातावरण के प्रभाव से बचाने का सुरक्षात्मक कार्य होता है, इसलिए यह बहुत कमजोर होती है। इसके अलावा, त्वचा एक प्रकार के नियामक के रूप में कार्य करती है शेष पानीऔर तापमान व्यवस्थाशरीर में, और छिद्रों के माध्यम से यह लवण और चयापचय उत्पादों के घोल युक्त पसीना छोड़ता है। इसलिए चेहरे और शरीर की त्वचा की नियमित सफाई कई बीमारियों से बचाव की गारंटी है चर्म रोग.
रोगों का वर्गीकरण
त्वचा संबंधी रोग होते हैं विभिन्न प्रकार, जो मुख्य रूप से अपनी घटना के कारण आपस में भिन्न होते हैं।
संक्रामक
संक्रामक त्वचा रोग तब विकसित होते हैं जब रोगजनक सूक्ष्मजीव त्वचा के ऊतकों में प्रवेश करते हैं। उनकी महत्वपूर्ण गतिविधि गंभीर सूजन का कारण बनती है, जो इसके साथ होती है दर्दनाक संवेदनाएँऔर लाली; कुछ मामलों में, तापमान में वृद्धि (बीमारी की गंभीरता के आधार पर)।
इस मामले में, त्वचा पर छाले, गांठें, फुंसियां और अन्य कटाव बन जाते हैं। ठीक होने के बाद, वे गायब हो जाते हैं, और उनके स्थान पर निशान या रंजकता विकार रह सकता है। अक्सर संक्रमण अन्य त्वचा रोगों के साथ होता है, क्योंकि रोगज़नक़ उन स्थानों पर ऊतकों में प्रवेश करता है जहां वे क्षतिग्रस्त होते हैं, उदाहरण के लिए, खरोंचने या खरोंचने से। यह बीमारी खतरनाक है क्योंकि सूक्ष्मजीव मानव संचार प्रणाली में प्रवेश कर सकते हैं और सेप्सिस के विकास को भड़का सकते हैं, जो जीवन के लिए खतरा पैदा करता है।
सामान्य प्रकार के संक्रमण: फॉलिकुलिटिस, फ़ेलन, एरिज़िपेलस, इम्पेटिगो, दाद।




फफूंद
फंगल त्वचा रोगों में, ऊतक क्षति विभिन्न कवक (माइक्रोस्पोरम, कैंडिडा और अन्य) के प्रवेश के कारण होती है। ऐसी बीमारियाँ आम तौर पर लंबे समय तक चलने वाली और जीर्ण रूप धारण करने की प्रवृत्ति वाली होती हैं।
लक्षण घटते-बढ़ते रह सकते हैं, लेकिन समय के साथ रोग त्वचा के अधिकाधिक क्षेत्रों को प्रभावित करता है। ऐसे रोगों की नैदानिक अभिव्यक्तियाँ विविध होती हैं और कवक के प्रकार पर निर्भर करती हैं। एक नियम के रूप में, त्वचा पर सतही छीलने के साथ गोल धब्बे दिखाई देते हैं; ध्यान देने योग्य लाली. अक्सर यह खुजली के साथ होता है। जैसे-जैसे बीमारी बढ़ती है, घाव बढ़ते जाते हैं।

इस श्रेणी में लाइकेन वर्सिकोलर, कैंडिडिआसिस और डर्माटोमाइकोसिस शामिल हैं। कवक सेबोरहाइक डर्मेटाइटिस के विकास का कारण बन सकता है या ऊतक में संक्रमण भड़का सकता है। उपचार के लिए, रोगज़नक़ को नष्ट करने के लिए विशेष दवाओं का उपयोग किया जाता है, साथ ही त्वचा पुनर्जनन के लिए उत्पादों का भी उपयोग किया जाता है।
पुष्ठीय और पीप रोग
पुष्ठीय एवं पीप रोग एक प्रकार का संक्रामक रोग है। इन मामलों में, रोगजनक स्टेफिलोकोसी और स्ट्रेप्टोकोकी हैं, जो ऊपरी परतों को नुकसान पहुंचाकर त्वचा के ऊतकों में प्रवेश करते हैं। सूजन प्रक्रिया के साथ मवाद का निर्माण, प्रभावित क्षेत्र पर दबाव डालने पर तीव्र दर्द और उसकी लालिमा होती है।
स्थानीय तापमान अक्सर बढ़ जाता है, और लंबे समय तक और गंभीर पाठ्यक्रम के मामले में - सामान्य तापमान। पुष्ठीय त्वचा रोग छोटे-छोटे फुंसियों के निर्माण के साथ होते हैं; जबकि प्यूरुलेंट में फोड़े, फोड़े और कफ की उपस्थिति की विशेषता होती है। बाह्य रूप से, वे सूजे हुए ट्यूबरकल की तरह दिखते हैं कई आकारशुद्ध सामग्री के साथ.
कुछ मामलों में, यदि मवाद अपने आप निकल जाए तो रोग स्वतः ही ठीक हो जाता है। लेकिन इससे बचने के लिए इलाज में देरी न करना ही बेहतर है गंभीर परिणाम(सेप्सिस, मेनिनजाइटिस)। थेरेपी, एक नियम के रूप में, मौखिक रूप से, अंतःशिरा और इंट्रामस्क्युलर रूप से ली जाने वाली जीवाणुरोधी दवाओं के साथ-साथ संपीड़ित के रूप में उपचार शामिल है।
प्युलुलेंट त्वचा रोगों के मामले में, आपको एक सर्जन की मदद लेनी चाहिए, जो फोड़े को खोलेगा, मवाद की गुहा को साफ करेगा और आवश्यक दवा के साथ पट्टी लगाएगा। घर पर स्वतंत्र रूप से इस तरह के जोड़-तोड़ करने की सख्त मनाही है, क्योंकि विशेष शिक्षा के बिना लोग बाँझपन के लिए सभी आवश्यकताओं का पालन करने और प्रक्रिया को ठीक से करने की संभावना नहीं रखते हैं।
एलर्जी
मानव त्वचा की एलर्जी संबंधी बीमारियाँ विकृति विज्ञान के एक बड़े समूह का प्रतिनिधित्व करती हैं। इस श्रेणी में सबसे आम हैं एक्जिमा और डर्मेटाइटिस। उनके लक्षण अलग-अलग हो सकते हैं, लेकिन अधिकतर वे लाल खुजली वाले धब्बे होते हैं, जो बहुत असुविधा पैदा करते हैं और किसी व्यक्ति की उपस्थिति को खराब कर देते हैं।
घावों का पसंदीदा स्थान कोहनी के अंदरूनी मोड़ और घुटनों के नीचे है। एलर्जी संबंधी त्वचा रोगों के निर्माण में असफलता महत्वपूर्ण भूमिका निभाती है। प्रतिरक्षा तंत्रएक व्यक्ति, जिसके कारण शरीर कुछ पदार्थों को शत्रुतापूर्ण एलर्जी के रूप में समझना शुरू कर देता है।
बच्चों की त्वचा संबंधी विकृतियाँ अक्सर जीवन के पहले वर्षों में दिखाई देती हैं। कभी-कभी उम्र के साथ सहज उपचार होता है, लेकिन अधिक बार एक्जिमा और जिल्द की सूजन में समय-समय पर तीव्रता और छूट के साथ क्रोनिक कोर्स होता है। व्यापक त्वचा घावों से बचने और स्वास्थ्य में सुधार के लिए, उस कारण की पहचान करना आवश्यक है जो चकत्ते और खुजली का कारण बनता है। यह आवश्यक परीक्षण पास करने के बाद ही किया जा सकता है।
मनुष्यों में इस समूह की बीमारियों के पाठ्यक्रम का एक अन्य प्रकार प्रतिरक्षा प्रणाली की एकमुश्त प्रतिक्रिया है। उनमें तीव्र शुरुआत होती है, जिसके बाद लक्षणों की गंभीरता में धीरे-धीरे गिरावट आती है और फिर रिकवरी होती है। उदाहरण के लिए, ऐसी बीमारियों में पित्ती शामिल है, जिससे कई लोग परिचित हैं।

मुख्य चिकित्सा एक एलर्जी विशेषज्ञ द्वारा निर्धारित की जाती है। स्थिति में सुधार के लिए, एलर्जी पैदा करने वाले पदार्थों के संपर्क को रोकना आवश्यक है। त्वचा पर चकत्ते के इलाज के लिए विभिन्न दवाओं का उपयोग किया जाता है: उदाहरण के लिए, गैर-हार्मोनल या हार्मोनल मलहम।
वायरल
वायरल त्वचा रोगों की घटना का तंत्र संक्रामक रोगों के विकास के तंत्र के समान है। केवल इस मामले में, प्रेरक एजेंट विभिन्न वायरस हैं। लक्षण काफी हद तक सूक्ष्मजीव के प्रकार पर निर्भर करते हैं।
उनमें से सबसे आम पैपिलोमावायरस है, जो मौसा और कॉन्डिलोमा के गठन की ओर ले जाता है।
आज विज्ञान इसके सौ से अधिक प्रकारों को जानता है, जिनमें से कुछ मनुष्यों के लिए व्यावहारिक रूप से हानिरहित हैं, जबकि अन्य कैंसर के विकास को भड़का सकते हैं। अक्सर दाद से त्वचा भी प्रभावित होती है विभिन्न प्रकार केऔर मोलस्कम कॉन्टैगिओसम।
ऑन्कोलॉजिकल त्वचा रोगों में बेसल सेल कार्सिनोमा, मेलेनोमा और स्क्वैमस सेल कार्सिनोमा शामिल हैं। वे सौम्य कोशिकाओं के घातक कोशिकाओं में बदलने के कारण होते हैं, जो कभी-कभी प्रतिकूल कारकों के प्रभाव में होता है।
जोखिम में आनुवंशिक प्रवृत्ति वाले, अस्वास्थ्यकर जीवनशैली जीने वाले, कामकाजी लोग हैं खतरनाक उद्योगऔर विभिन्न विकिरण तरंगों के संपर्क में। कुछ मामलों में, त्वचा का कैंसर मस्सों के आघात से या पराबैंगनी किरणों के अत्यधिक संपर्क से विकसित होता है।
खतरे के संकेतों में शामिल हो सकते हैं:
- नेवस का अध:पतन;
- असमान किनारों के साथ असमान रंग के धब्बे की उपस्थिति;
- इसकी तीव्र वृद्धि;
- खून बह रहा है;
- व्यथा और कुछ अन्य लक्षण।
किसी खतरनाक बीमारी की तस्वीर अधिक जानकारी प्रदान करेगी।

पापुलोस्क्वामस
सबसे प्रसिद्ध पैपुलोस्क्वैमस त्वचा रोग सोरायसिस और लाइकेन प्लेनस हैं। सोरायसिस होता है अलग-अलग उम्र में, और आज तक, वैज्ञानिक बीमारी की शुरुआत का सटीक कारण नहीं बता पाए हैं, हालांकि अधिकांश डॉक्टर यह मानते हैं कि मानव प्रतिरक्षा प्रणाली में विकार हैं। अक्सर सोरायसिस की शुरुआत इसके बाद होती है तनावपूर्ण स्थितिया अन्य गंभीर रूप से बीमार बीमारी।
यह सूखे और लाल पपल्स की पट्टियों के निर्माण से प्रकट होता है जो त्वचा से थोड़ा ऊपर उठते हैं। इस तरह की बीमारी का कोर्स लहर जैसा होता है, यानी राहत की अवधि की जगह तीव्रता आ जाती है। सोरायसिस का एक विशेष प्रकार सोरियाटिक गठिया है, जिसमें व्यक्ति के जोड़ों में सूजन आ जाती है।
लाइकेन प्लैनस भी आम है, जो अक्सर आंतरिक अंगों की पुरानी बीमारियों के साथ होता है। इसे प्लाक द्वारा आसानी से पहचाना जा सकता है सौम्य सतहअनुप्रस्थ रेखाओं से धारीदार।
चर्म रोगों के नाम जानकर वे बाहरी संकेतऔर लक्षण, आपको स्वयं निदान करने का प्रयास नहीं करना चाहिए। यह केवल एक त्वचा विशेषज्ञ द्वारा जांच के दौरान, रोगी से बात करने और आवश्यक नैदानिक परीक्षण करने के बाद ही किया जा सकता है।
एलोपेसिया (गंजापन, गंजापन) बालों की अनुपस्थिति या पतलापन है (आमतौर पर सिर पर)। एलोपेसिया कुल (बालों की पूर्ण अनुपस्थिति), फैलाना (बालों का गंभीर रूप से पतला होना) और फोकल (सीमित क्षेत्रों में बालों की कमी) हो सकता है। उनकी उत्पत्ति और नैदानिक विशेषताओं के आधार पर, कई प्रकार के खालित्य को प्रतिष्ठित किया जाता है।
आनुवंशिक दोषों के कारण होने वाला जन्मजात खालित्य, महत्वपूर्ण पतलेपन या द्वारा प्रकट होता है पूर्ण अनुपस्थितिबाल अक्सर अन्य एक्टोडर्मल डिसप्लेसिया के साथ संयोजन में होते हैं। पूर्वानुमान ख़राब है.
रोगसूचक खालित्य गंभीर सामान्य बीमारियों (तीव्र संक्रमण, फैला हुआ संयोजी ऊतक रोग, एंडोक्रिनोपैथिस, सिफलिस, आदि) की जटिलता है। यह प्रकृति में फोकल, फैलाना या कुल है और बाल पैपिला पर विषाक्त या ऑटोइम्यून प्रभावों का परिणाम है। पूर्वानुमान अंतर्निहित बीमारी के परिणाम पर निर्भर करता है।
सेबोरहाइक एलोपेसिया सेबोरहिया की एक जटिलता है, जो आमतौर पर फैलने वाली प्रकृति की होती है। रोग का निदान सेबोर्रहिया उपचार की सफलता पर निर्भर करता है।
युवा और मध्यम आयु वर्ग के पुरुषों के सिर पर समय से पहले खालित्य देखा जाता है; यह गंजे धब्बों और गंजे पैच के गठन के साथ प्रकृति में फैला हुआ होता है। वंशानुगत प्रवृत्ति प्राथमिक महत्व की है। बाल बहाल नहीं होते.
एलोपेशिया एरीटा (गोलाकार गंजापन) अलग-अलग आकार के गोल घावों के रूप में बालों का झड़ना है। एटियलजि अज्ञात. रोगजनन: स्थानीय न्यूरोट्रॉफिक विकार, संभवतः एक ऑटोइम्यून घटक के साथ। लक्षण: बालों वाली त्वचा (आमतौर पर सिर, चेहरा) पर बिना किसी अन्य बदलाव के कई गोलाकार क्षेत्रों में अचानक बालों का झड़ना। घाव बढ़ सकते हैं, विलीन हो सकते हैं और पूर्ण गंजापन का कारण बन सकते हैं। सहज पुनर्प्राप्ति संभव है, लेकिन पुनरावृत्ति आम है। कुल आकार के साथ, बाल अक्सर ठीक नहीं होते हैं। उपचार: शामक, विटामिन, फाइटिन, चिड़चिड़ा अल्कोहल रगड़, कॉर्टिकोस्टेरॉइड मलहम। गंभीर मामलों में, पराबैंगनी विकिरण, मौखिक कॉर्टिकोस्टेरॉइड्स, फोटोकेमोथेरेपी के साथ संयोजन में फोटोसेंसिटाइज़र (एमीफ्यूरिन, बेरोक्सन)।
मौसा
त्वचा पर ट्यूमर जैसी संरचनाएं, यदि वे प्रकृति में गैर-भड़काऊ हैं, तो मस्से बन सकती हैं। मस्सों का आकार एक मिलीमीटर से एक सेंटीमीटर तक होता है, कुछ मस्से बड़े भी होते हैं। मस्से ह्यूमन पेपिलोमावायरस समूह के वायरस के कारण होते हैं। पैपिलोमा वायरस का संक्रमण, जो मस्सों का कारण बनता है, किसी बीमार व्यक्ति के सीधे संपर्क से होता है। उद्भवनकई महीनों तक चल सकता है.
मस्से कई प्रकार के होते हैं। सामान्य मस्से घने, दर्द रहित, असमान सतह वाले अर्धवृत्ताकार पिंड होते हैं। वे आमतौर पर हथेलियों, उंगलियों और खोपड़ी पर स्थानीयकृत होते हैं। मस्से चेहरे पर भी हो सकते हैं।
कभी-कभी तलवों पर मस्से बन जाते हैं। सामान्य मस्सों के विपरीत, वे दर्दनाक होते हैं। उनके मध्य में लम्बी फ़िलीफ़ॉर्म पैपिला होती है, जो त्वचा की सींगदार परतों की एक सतत श्रृंखला से घिरी होती है। बाह्य रूप से, तल के मस्से कॉलस के समान होते हैं। यदि जूते रगड़ते और दबाते हैं तो तल के मस्सों के प्रकट होने की संभावना अधिक हो जाती है।
किशोर मस्से भी होते हैं - ये छोटे पिंड होते हैं जो मुश्किल से त्वचा से ऊपर उठते हैं। इनके वितरण का स्थान चेहरा, हाथ हैं। किशोर मस्से स्कूली बच्चों में आम हैं।
मस्सों का निदान करना उतना आसान नहीं है जितना लगता है। मस्से अन्य त्वचा रोगों का रूप धारण कर सकते हैं। इस प्रकार, तल के मस्सों को कॉलस से अलग करना हमेशा आसान नहीं होता है। साथ ही, एक दुर्जेय त्वचा ट्यूमर को एक हानिरहित मस्सा समझने की भूल होने का भी खतरा होता है...
सबसे असुविधाजनक जगह पर अचानक प्रकट होने वाले मस्से से कैसे छुटकारा पाएं? एक मस्सा, चाहे वह ताज़ा मस्सा भी हो, जादू-टोने और फुसफुसाहटों पर सबसे कम प्रतिक्रिया करता है। क्रूर लोक उपचारमस्सों को हटाने से फायदे की बजाय बहुत ज्यादा नुकसान हो सकता है। केवल एक ही रास्ता है - त्वचा विशेषज्ञ से सलाह लें।
यदि डॉक्टर इसे आवश्यक समझता है, और, सबसे महत्वपूर्ण बात, संभव है, तो मस्से को हटाया जा सकता है। इस मामले में मुख्य कार्य ऑपरेशन को अंजाम देना है ताकि कोई निशान न बचे। त्वचा के लिए सबसे कोमल इलेक्ट्रोकोएग्यूलेशन और क्रायोथेरेपी हैं। ताप और हाइपोथर्मिया दोनों ही मस्से के ऊतकों के विनाश और वायरस के विनाश का कारण बनते हैं।
मस्सों के इलाज के लिए हम विभिन्न तरीकों का इस्तेमाल करते हैं। नि: संदेह हम करते हैं दर्द रहित निष्कासनमौसा विभिन्न तरीके.
हमारे क्लिनिक में मस्सों का इलेक्ट्रोकोएग्यूलेशन एक विशेष आधुनिक उपकरण - एक त्वचाविज्ञान कोगुलेटर का उपयोग करके किया जाता है, जो उच्च आवृत्ति धारा का उपयोग करता है। यह ऊतकों में तापमान में वृद्धि (डायथर्मोकोएग्यूलेशन) का कारण बनता है और, परिणामस्वरूप, मस्सों का विनाश और वायरस की मृत्यु हो जाती है।
मस्सों की उपस्थिति के लिए जिम्मेदार वायरल संक्रमण को बाहर करना मुश्किल है। हालाँकि, आप अपनी प्रतिरक्षा प्रणाली को मजबूत करने के लिए उपाय कर सकते हैं। यह सरल उपाय पेपिलोमा वायरस के संक्रमण के जोखिम से स्थायी रूप से छुटकारा पाने में मदद करता है, उपस्थिति का कारण बनता हैमौसा
विटिलिगो
त्वचा रोग मुख्य विशेषताजो - मेलानोसाइट्स की शिथिलता के कारण फीके धब्बों के विकास को, वर्णक निर्माण की प्रक्रिया में शामिल एक एंजाइम के नुकसान में व्यक्त किया जाता है, जिसे विटिलिगो कहा जाता है। त्वचा, बाल और आँखों की रेटिना में अपचयन दिखाई दे सकता है। ज्यादातर मामलों में, विटिलिगो की शुरुआत होती है छोटी उम्र में.
चूंकि रोग की प्रकृति और तंत्र पूरी तरह से समझ में नहीं आया है, इसलिए समस्या बनी हुई है प्रभावी उपचारसफ़ेद दाग विटिलिगो के लिए कोई मानक उपचार नहीं हैं। मरीजों को ऐसी दवाएं दी जाती हैं जो पराबैंगनी विकिरण के प्रति त्वचा की संवेदनशीलता को बढ़ाती हैं। दवा लेने का प्रभाव तब अधिक ध्यान देने योग्य होता है जब विटिलिगो थेरेपी में 320-390 एनएम की तरंग दैर्ध्य के साथ पराबैंगनी प्रकाश के साथ त्वचा का विकिरण शामिल होता है। विटिलिगो से पीड़ित रोगी की त्वचा पर हीलियम-नियॉन लेजर से विकिरण करने से अच्छे परिणाम मिलते हैं। विटिलिगो थेरेपी की प्रभावशीलता तब बढ़ जाती है जब उपचार के दौरान तांबे और एस्कॉर्बिक एसिड को शामिल किया जाता है। देता है सकारात्मक परिणामविटिलिगो के रोगियों में इम्यूनोमॉड्यूलेटरी दवाओं से उपचार किया जाता है।
विटिलिगो के लिए, कुछ नियमों के अनुसार विटामिन थेरेपी से उपचार की सिफारिश की जाती है। रस, आसव या काढ़े को रंगहीन धब्बों पर मलें औषधीय पौधे, कुछ प्रभाव दे सकता है। हालाँकि, कट्टरपंथी की विधि, शल्य चिकित्सासफ़ेद दाग विशेष रूप से तैयार दाता त्वचा क्षेत्रों को प्रत्यारोपित किया जाता है, जो विटिलिगो के इलाज का एक त्वरित और सुरक्षित, लेकिन दर्द रहित तरीका नहीं है।
विटिलिगो के उपचार में मनो-भावनात्मक कारक सबसे महत्वपूर्ण कारकों में से एक है। तनाव विटिलिगो के विकास को गति प्रदान कर सकता है। विटिलिगो के रोगी का लगातार मनोवैज्ञानिक तनाव पर्यावरण की ओर बढ़ते ध्यान के कारण होता है। यह मानस को आघात पहुंचाने वाले कारक और उसके परिणामों के बीच सकारात्मक प्रतिक्रिया की एक श्रृंखला बनाता है... विटिलिगो के रोगियों की मनोवैज्ञानिक स्थिरता में वृद्धि टॉनिक और पुनर्स्थापनात्मक दवाएं लेने से प्राप्त की जाती है।
लीवर की स्थिति और विटिलिगो की घटनाओं के बीच एक अन्योन्याश्रयता देखी गई है। विटिलिगो के कुछ मामलों में, यकृत रोग के उपचार से न केवल इसके कार्यों की बहाली हुई, बल्कि फोकल अपचयन का पूर्ण इलाज भी हुआ। विटिलिगो के रोगियों की कृमि मुक्ति से बार-बार एक समान परिणाम मिला है।
विटिलिगो के रोगियों को सीधे सूर्य की रोशनी के संपर्क में आने से बचना चाहिए और कमरे से बाहर जाते समय इसका उपयोग करना चाहिए सनस्क्रीन.
विटिलिगो के लिए पोषण को सामान्य चयापचय को बहाल करने में मदद करनी चाहिए, और विशेष रूप से, शरीर में मैक्रो- और माइक्रोलेमेंट्स और विटामिन की सामग्री को बढ़ाना चाहिए। कॉड लिवर, समुद्री मछली और अन्य समुद्री भोजन, मशरूम, फल (अनानास, अंजीर, केले, चेरी, रास्पबेरी), अनाज, पत्तेदार सब्जियां (अजमोद, अजवाइन), और फलियां जैसे उत्पाद विशेष रूप से विटिलिगो के रोगियों के लिए अनुशंसित हैं।
हालाँकि, यह ध्यान दिया जाना चाहिए कि विटिलिगो के पाँचवें मरीज़ पर उपचार का कोई असर नहीं होता है। बीमारी जितनी लंबी होगी, उसके पूरी तरह ठीक होने की संभावना उतनी ही कम होगी। इस बीच, प्रत्येक बीसवें रोगी में, विटिलिगो के सभी लक्षण पूरी तरह से स्वतंत्र रूप से और बिना किसी निशान के गायब हो जाते हैं।
जिल्द की सूजन
चर्मरोग क्या है
जिल्द की सूजन पर्यावरणीय जलन पैदा करने वाले तत्वों के संपर्क में आने पर त्वचा की एक सूजन संबंधी प्रतिक्रिया है। संपर्क जिल्द की सूजन और टॉक्सिकोडर्मा हैं। संपर्क जिल्द की सूजन त्वचा पर बाहरी कारकों के प्रत्यक्ष प्रभाव के तहत होती है; टॉक्सिकर्मा के साथ, बाद वाला शुरू में शरीर के आंतरिक वातावरण में प्रवेश करता है।
जिल्द की सूजन: एटियलजि और रोगजनन। त्वचाशोथ का कारण बनने वाले उत्तेजक पदार्थ भौतिक, रासायनिक या जैविक प्रकृति के होते हैं। तथाकथित बाध्यकारी चिड़चिड़ापन प्रत्येक व्यक्ति में सरल (कृत्रिम, कृत्रिम) जिल्द की सूजन का कारण बनता है। इनमें घर्षण, दबाव, विकिरण और तापमान प्रभाव (बर्न्स और फ्रॉस्टबाइट देखें), एसिड और क्षार, कुछ पौधे (बिछुआ, राख, कास्टिक बटरकप, स्पर्ज, आदि) शामिल हैं। वैकल्पिक चिड़चिड़ापन केवल उन व्यक्तियों में त्वचा की सूजन का कारण बनता है जो उनके प्रति अतिसंवेदनशील होते हैं: एलर्जी (संवेदनशीलता) जिल्द की सूजन होती है। जिल्द की सूजन का कारण बनने वाले वैकल्पिक उत्तेजक (सेंसिटाइज़र) की संख्या बहुत अधिक है और लगातार बढ़ रही है। इनमें से सबसे बड़ा व्यावहारिक महत्व क्रोमियम, निकल, कोबाल्ट, फॉर्मेल्डिहाइड, तारपीन, पॉलिमर, दवाओं के लवण हैं। वाशिंग पाउडर, सौंदर्य प्रसाधन उपकरण, इत्र, कीटनाशक, कुछ पौधे (प्राइमरोज़, मुसब्बर, तम्बाकू, स्नोड्रॉप, जेरेनियम, लहसुन, आदि)।
साधारण जिल्द की सूजन का रोगजनन त्वचा के ऊतकों को सीधे नुकसान पहुंचाता है। इसलिए, साधारण जिल्द की सूजन और उसके पाठ्यक्रम की नैदानिक अभिव्यक्तियाँ ताकत (एकाग्रता), जोखिम की अवधि और उत्तेजना की प्रकृति से निर्धारित होती हैं, और त्वचा के घाव (त्वचा की सूजन) उत्तेजना के साथ पहले संपर्क के तुरंत बाद या तुरंत होते हैं, और घाव का क्षेत्र इस संपर्क के क्षेत्र से सख्ती से मेल खाता है। साधारण जिल्द की सूजन का उपचार इसका कारण बनने वाली जलन को खत्म करने तक ही सीमित है।
एलर्जिक डर्मेटाइटिस मोनोवैलेंट त्वचा संवेदीकरण पर आधारित है। एलर्जिक डर्मेटाइटिस का कारण बनने वाले सेंसिटाइज़र आमतौर पर हैप्टेन होते हैं। त्वचा प्रोटीन के साथ मिलकर, वे संयुग्म बनाते हैं जिनमें पूर्ण एलर्जी के गुण होते हैं, जिसके प्रभाव में लिम्फोसाइट्स उत्तेजित होते हैं, जो विलंबित-प्रकार की एलर्जी प्रतिक्रिया के रूप में संवेदीकरण जिल्द की सूजन के विकास का कारण बनता है। संवेदीकरण के तंत्र में एक बड़ी भूमिका निभाई जाती है व्यक्तिगत विशेषताएंशरीर की दशा तंत्रिका तंत्रएस (वानस्पतिक सहित), आनुवंशिक प्रवृत्ति; अतीत और सहवर्ती रोग (पैरों के मायकोसेस सहित), त्वचा के जल-लिपिड मेंटल की स्थिति, साथ ही वसामय और पसीने की ग्रंथियों के कार्य।
मोनोवैलेंट सेंसिटाइजेशन एलर्जिक डर्मेटाइटिस की नैदानिक विशेषताओं और पाठ्यक्रम को निर्धारित करता है: स्पष्ट विशिष्टता (डर्माटाइटिस एक सख्ती से परिभाषित उत्तेजना के प्रभाव में विकसित होता है); उत्तेजक पदार्थ के साथ पहले संपर्क और जिल्द की सूजन की शुरुआत (5 दिनों से 4 सप्ताह तक) के बीच एक गुप्त (संवेदीकरण) अवधि की उपस्थिति, त्वचा की एक असामान्य तीव्र सूजन प्रतिक्रिया, उत्तेजक की अपर्याप्त एकाग्रता और इसके संपर्क का समय ; क्षति की सीमा, उत्तेजना के प्रभाव क्षेत्र से कहीं आगे। एलर्जिक डर्मेटाइटिस का उपचार एलर्जेन की पहचान से शुरू होता है।
जिल्द की सूजन: नैदानिक तस्वीर। साधारण जिल्द की सूजन तीव्र या कालानुक्रमिक रूप से होती है। तीव्र जिल्द की सूजन के तीन चरण होते हैं: एरिथेमेटस (हाइपरमिया और सूजन)। बदलती डिग्रीगंभीरता), वेसिक्यूलर या बुलस (एरिथेमेटस-एडेमेटस पृष्ठभूमि पर, वेसिकल्स और फफोले बनते हैं, क्रस्ट में सूख जाते हैं या रोते हुए क्षरण के गठन के साथ खुलते हैं), नेक्रोटिक (अल्सरेशन और बाद में निशान के गठन के साथ ऊतक क्षय)। तीव्र जिल्द की सूजन के साथ खुजली, जलन या दर्द होता है, जो क्षति की डिग्री पर निर्भर करता है। दीर्घकालिक जिल्द की सूजन, कमजोर उत्तेजक पदार्थों के लंबे समय तक संपर्क में रहने के कारण, कंजेस्टिव हाइपरिमिया, घुसपैठ, लाइकेनीकरण, दरारें, बढ़े हुए केराटिनाइजेशन और कभी-कभी त्वचा शोष की विशेषता है।
तीव्र जिल्द की सूजन के सबसे आम प्रकारों में से एक घर्षण है, जो आमतौर पर हथेलियों पर होता है, खासकर उन लोगों में जिनके पास शारीरिक श्रम करने का कौशल नहीं है, और चलते समय पैरों पर होता है। असुविधाजनक जूते. चिकित्सकीय रूप से, इस तरह के जिल्द की सूजन को तेजी से रेखांकित एडेमेटस हाइपरमिया की विशेषता होती है, जिसके विरुद्ध, परेशान करने वाले कारक के निरंतर संपर्क के साथ, बड़े छाले दिखाई देते हैं - "पानी के कॉलस"; प्योकोकल संक्रमण संभव है। कैलस - यांत्रिक जिल्द की सूजन का एक पुराना रूप - मैनुअल ऑपरेशन (एक पेशेवर संकेत) करते समय हाथों पर लंबे समय तक और व्यवस्थित दबाव और घर्षण के परिणामस्वरूप विकसित होता है, और पैरों पर - पहनते समय तंग जूते. संपर्क सतहों के घर्षण के कारण सिलवटों में घर्षण भी हो सकता है, विशेषकर मोटे व्यक्तियों में।
सौर जिल्द की सूजन, चिकित्सकीय दृष्टि से एरिथेमेटस या वेसिकुलोबुलस प्रकार में होने वाली, एक छोटी (कई घंटों तक) अव्यक्त अवधि की उपस्थिति, घाव की सीमा और रंजकता (टैनिंग) के परिणाम से अलग होती है; सामान्य घटनाएं संभव हैं. कृत्रिम पराबैंगनी विकिरण के स्रोत भी इसी तरह के परिवर्तन उत्पन्न कर सकते हैं। लंबे समय तक सूर्यातप के परिणामस्वरूप, अपने पेशे की शर्तों से मजबूर व्यक्तियों को इसका सामना करना पड़ता है लंबे समय तकचालू रहो सड़क पर(भूवैज्ञानिक, चरवाहे, मछुआरे), क्रोनिक डर्मेटाइटिस विकसित होता है। विकिरण जिल्द की सूजन आयनकारी विकिरण के प्रकार की परवाह किए बिना उसी तरह से होती है। तीव्र विकिरण जिल्द की सूजन, जो एकल विकिरण से होती है, कम अक्सर विकिरण उपचार (रेडियोएपिडर्माटाइटिस) के दौरान, विकिरण खुराक के आधार पर एरिथेमेटस, वेसिकुलोबुलस या नेक्रोटिक हो सकती है। अव्यक्त अवधि का भविष्यसूचक महत्व है: यह जितना छोटा होगा, जिल्द की सूजन उतनी ही अधिक गंभीर होगी। अल्सर की पहचान धीमी गति (कई महीने, यहां तक कि साल) और असहनीय दर्द से होती है। रक्त संरचना में परिवर्तन के साथ सामान्य घटनाएं नोट की जाती हैं। क्रोनिक विकिरण जिल्द की सूजन छोटे लेकिन अधिकतम अनुमेय खुराक से अधिक में आयनीकरण विकिरण के लंबे समय तक संपर्क के परिणामस्वरूप विकसित होती है: शुष्क, एट्रोफिक त्वचा तराजू, टेलैंगिएक्टेसिया, विघटित और हाइपरपिग्मेंटेड स्पॉट, हाइपरकेराटोज़, ट्रॉफिक अल्सर से घातक हो जाती है। सौर जिल्द की सूजन के उपचार में स्थानीय एंटीसेप्टिक्स और ड्रग थेरेपी दोनों शामिल हैं।
अम्ल और क्षार के कारण होने वाला तीव्र जिल्द की सूजन प्रकार के अनुसार होती है रासायनिक जलन: एरीथेमेटस, वेसिकुलोबुलस या नेक्रोटिक। लंबे समय तक संपर्क में रहने पर उनके कमजोर समाधान अलग-अलग गंभीरता की घुसपैठ और लाइकेनीकरण के रूप में क्रोनिक डर्मेटाइटिस का कारण बनते हैं।
जिल्द की सूजन: निदान. साधारण जिल्द की सूजन का निदान एक उत्तेजक के संपर्क के साथ एक स्पष्ट संबंध, इसके संपर्क के बाद तेजी से शुरुआत, घाव की तेज सीमाओं और उत्तेजना को हटाने के बाद तेजी से शामिल होने पर आधारित है।
एलर्जिक डर्मेटाइटिस की नैदानिक तस्वीर स्पष्ट सूजन के साथ उज्ज्वल एरिथेमा की विशेषता है। इस पृष्ठभूमि के खिलाफ, कई छाले और छाले दिखाई दे सकते हैं, जिसके परिणामस्वरूप खुलने पर रोएंदार कटाव हो सकता है। जैसे ही सूजन कम हो जाती है, पपड़ी और पपड़ी बन जाती है, जिसके बाद कुछ समय तक नीले-गुलाबी धब्बे बने रहते हैं। जिल्द की सूजन के निदान की पुष्टि करने के लिए, एलर्जी परीक्षणों का उपयोग किया जाता है।
जिल्द की सूजन: रोकथाम. कार्यस्थल और घर पर सुरक्षा नियमों का अनुपालन; फोकल संक्रमण और पैरों के मायकोसेस की समय पर स्वच्छता; अतीत में उनकी सहनशीलता को ध्यान में रखते हुए, संकेतों के अनुसार सख्ती से एंटीबायोटिक्स और अन्य संवेदनशील दवाओं का उपयोग करें।
त्वचा रोग का उपचार.
चर्मरोग का उपचार अनिवार्य है। सबसे महत्वपूर्ण बात उस कारण को स्थापित करना है जिसके कारण जिल्द की सूजन हुई। उपचार का उद्देश्य इसे खत्म करना और दूर करना है। अप्रिय लक्षण. जिल्द की सूजन का इलाज व्यापक रूप से किया जाना चाहिए और इसमें शामिल हैं: ड्रग थेरेपी, बाहरी एजेंट, फिजियोथेरेप्यूटिक उपचार और आहार। जैसे ही आप जिल्द की सूजन के पहले लक्षण देखते हैं, स्व-दवा के बिना, डॉक्टर के परामर्श से उपचार शुरू करना चाहिए।
रासायनिक और विशेष रूप से विकिरण एटियोलॉजी के नेक्रोटाइज़िंग डर्मेटाइटिस के अपवाद के साथ, पूर्वानुमान आमतौर पर अनुकूल होता है।
कैंडिडिआसिस
कैंडिडिआसिस (कैंडिडिआसिस) एक माइकोसिस है जो कैंडिडा जीनस के खमीर जैसी कवक के कारण होता है; त्वचा और श्लेष्मा झिल्ली को प्रभावित करता है और विभिन्न नैदानिक रूपों में प्रकट होता है।
त्वचा और श्लेष्म झिल्ली की सतही कैंडिडिआसिस, कैंडिडिआसिस त्वचा की परतें: त्वचा की बड़ी तहें प्रभावित होती हैं, विशेष रूप से स्तन ग्रंथियों के नीचे, वंक्षण-ऊरु, इंटरग्लुटियल, गुदा, नाभि, पोस्टऑरिकुलर सिलवटें, ग्लान्स लिंग, आंतरिक पत्ती चमड़ी, मोटे व्यक्तियों में पेट की तहें प्रभावित हो सकती हैं। प्रारंभ में धब्बों के बड़े क्षेत्र दिखाई देते हैं सफ़ेद, जो बहुत तेजी से किनारे के चारों ओर एक सफेद छीलने वाली सीमा के साथ गीले लाल कटाव में बदल जाता है। घावों के पास, कभी-कभी छोटी बूंदें दिखाई देती हैं, और सिलवटों की गहराई में दर्दनाक दरारें दिखाई देती हैं। खुजली और जलन परेशान करने वाली होती है।
इंटरडिजिटल क्षरण लगभग विशेष रूप से महिलाओं के हाथों में होता है, जो कामकाजी परिस्थितियों से जुड़ा होता है। यह मुख्य रूप से तीसरी और चौथी उंगलियों के बीच की तह में विकसित होता है। मैकरेटेड सतह के साथ पुटिकाओं का एक समूह दिखाई देता है, जो जल्दी से अलग हो जाता है, जिसके बाद एक मांस के रंग की, चमकदार, चिकनी क्षरणकारी सतह बनती है, जिसकी परिधि पर मैकरेटेड एपिडर्मिस की भूरी-सफेद सीमा लटकती है। घाव की सीमाएँ तीव्र हैं. यह प्रक्रिया कभी भी इंटरडिजिटल फोल्ड से आगे नहीं बढ़ती है और पहले फालैंग्स की पार्श्व सतह के आधे से अधिक हिस्से पर कब्जा नहीं करती है।
कैंडिडोमाइकोटिक जब्ती। यह मुख्य रूप से बुजुर्ग लोगों में घटते अवरोध के साथ होता है। मुंह के कोनों में एक लाल, नम कटाव दिखाई देता है, जो उसके चारों ओर की एपिडर्मिस के धब्बों के साथ एक दरार जैसा दिखता है।
थ्रश (यीस्ट स्टामाटाइटिस) अधिक बार होता है शिशुओंपर विभिन्न क्षेत्रमौखिल श्लेष्मल झिल्ली। सफेद रंग का जमाव दिखाई देता है, जो आसानी से निकल जाता है। उन्हें हटाने के बाद, एक सूखी, कुछ हद तक हाइपरमिक श्लेष्मा झिल्ली उजागर हो जाती है। मुड़े हुए ग्लोसिटिस के साथ, थ्रश प्लाक आमतौर पर सिलवटों (कैंडिडोमाइकोटिक ग्लोसिटिस) की गहराई में स्थानीयकृत होता है।
कैंडिडोमाइकोटिक वुल्वोवैजिनाइटिस की नैदानिक तस्वीर थ्रश से लगभग अलग नहीं है, हालांकि, भूरे-सफेद कोटिंग में आमतौर पर एक टेढ़ा चरित्र होता है। मरीजों को खुजली और जलन की शिकायत होती है।
कैंडिडल पैरोनीचिया, ओनीचिया, लगभग विशेष रूप से महिलाओं में होता है और नाखून की तह में बदलाव के साथ शुरू होता है। नाखून की तह में सूजन, हाइपरिमिया और घुसपैठ दिखाई देती है, जिसके नीचे से मवाद की एक बूंद निचोड़ी जा सकती है। जब सूजन संबंधी घटनाएं कम हो जाती हैं, तो नाखून की तह के किनारे छिल जाते हैं, यह गाढ़ा रहता है, और गायब हुई नाखून की त्वचा वापस नहीं बढ़ती है। नाखून प्लेट, जिस पर प्रक्रिया नाखून की तह से गुजरती है, प्रभावित क्षेत्रों में भूरे-भूरे रंग और अनुप्रस्थ धारियां होती हैं।
बच्चों में क्रोनिक सामान्यीकृत (ग्रैनुलोमैटस) कैंडिडिआसिस आमतौर पर थ्रश की उपस्थिति के साथ शुरू होता है, फिर त्वचा और श्लेष्म झिल्ली के कैंडिडिआसिस के अन्य रूप दिखाई देते हैं। उनकी पृष्ठभूमि के खिलाफ और उनके बगल में, लैपुलर और ट्यूबरक्यूलेट चकत्ते दिखाई देते हैं, जो पपड़ी से ढके होते हैं, जिनकी संख्या तेजी से बढ़ती है, और घाव स्वयं गहरे हो जाते हैं। ये तत्व निशान-एट्रोफिक परिवर्तन छोड़ते हैं। यह प्रक्रिया, जो बचपन में शुरू हुई, वर्षों तक जारी रहती है, जिसमें गहरे दंत क्षय सहित विभिन्न डिस्ट्रोफिक विकार शामिल होते हैं। इन परिवर्तनों को आंत कैंडिडिआसिस (ब्रोंकाइटिस, निमोनिया, पायलोनेफ्राइटिस, एंटरोकोलाइटिस, आदि) के साथ जोड़ा जा सकता है। माइक्रोस्कोपी के दौरान, कास्टिक क्षार के 20% समाधान के साथ सामग्री (घाव से स्क्रैपिंग, एपिडर्मिस के स्क्रैप, आदि) को संसाधित करने के बाद, स्यूडोमाइसीलियम और नवोदित खमीर कोशिकाओं के संचय का पता लगाया जाता है।
सतही कैंडिडिआसिस के लिए पूर्वानुमान अच्छा है, और ग्रैनुलोमेटस कैंडिडिआसिस के लिए यह गंभीर है।
हीव्स
उर्टिकेरिया एक एलर्जी रोग है जिसमें त्वचा और श्लेष्म झिल्ली पर फफोले बन जाते हैं।
एटियलजि, रोगजनन। पित्ती के विकास को निर्धारित करने वाले एटियोलॉजिकल कारकों को बहिर्जात (भौतिक-तापमान, यांत्रिक, रासायनिक, आदि) और अंतर्जात (रोग प्रक्रियाओं के दौरान) में विभाजित किया गया है। आंतरिक अंग, तंत्रिका तंत्र विकार)। सभी मामलों में रोगजनन में कई सामान्य लिंक होते हैं। एटिऑलॉजिकल कारक ऊतकों में हिस्टामाइन जैसे रासायनिक रूप से सक्रिय पदार्थों के संचय का कारण बनते हैं, जो संवहनी दीवारों की पारगम्यता को बढ़ाते हैं, केशिकाओं को चौड़ा करते हैं, जिसके परिणामस्वरूप पैपिलरी डर्मिस में सूजन होती है, जिससे फफोले दिखाई देते हैं।
 एलर्जी की भूमिका अपूर्ण रूप से पचने वाले प्रोटीन उत्पादों द्वारा निभाई जा सकती है जिन्होंने अभी तक अपनी विशिष्टता नहीं खोई है (रक्तप्रवाह में प्रवेश करके, वे एक विशिष्ट खाद्य उत्पाद के लिए एंटीबॉडी के उत्पादन को प्रेरित करते हैं), विषाक्त पदार्थ (खराब भोजन, अपूर्ण रूप से पचने वाले), विषाक्त पदार्थ बनते हैं बृहदांत्रशोथ के दौरान, गुर्दे का अपर्याप्त कार्य। संभावित बैक्टीरियल एलर्जी. महत्वपूर्ण भूमिकातंत्रिका तंत्र के कार्यात्मक विकार, विशेष रूप से स्वायत्त, पित्ती के रोगजनन में भूमिका निभाते हैं। विशेष रूप से, कोलीनर्जिक पित्ती ज्ञात है, जो तंत्रिका उत्तेजना के दौरान विकसित होती है और पैरासिम्पेथेटिक तंत्रिका तंत्र की जलन के प्रभाव में ऊतकों में एसिटाइलकोलाइन की रिहाई के कारण होती है,
एलर्जी की भूमिका अपूर्ण रूप से पचने वाले प्रोटीन उत्पादों द्वारा निभाई जा सकती है जिन्होंने अभी तक अपनी विशिष्टता नहीं खोई है (रक्तप्रवाह में प्रवेश करके, वे एक विशिष्ट खाद्य उत्पाद के लिए एंटीबॉडी के उत्पादन को प्रेरित करते हैं), विषाक्त पदार्थ (खराब भोजन, अपूर्ण रूप से पचने वाले), विषाक्त पदार्थ बनते हैं बृहदांत्रशोथ के दौरान, गुर्दे का अपर्याप्त कार्य। संभावित बैक्टीरियल एलर्जी. महत्वपूर्ण भूमिकातंत्रिका तंत्र के कार्यात्मक विकार, विशेष रूप से स्वायत्त, पित्ती के रोगजनन में भूमिका निभाते हैं। विशेष रूप से, कोलीनर्जिक पित्ती ज्ञात है, जो तंत्रिका उत्तेजना के दौरान विकसित होती है और पैरासिम्पेथेटिक तंत्रिका तंत्र की जलन के प्रभाव में ऊतकों में एसिटाइलकोलाइन की रिहाई के कारण होती है,
पित्ती की नैदानिक तस्वीर त्वचा (कम अक्सर श्लेष्म झिल्ली) पर एक्सयूडेटिव गुहा-मुक्त क्षणिक तत्वों के गठन की विशेषता है - छाले, सूजे हुए, घने, चमकीले गुलाबी रंग, त्वचा के स्तर से ऊपर उठता हुआ, विभिन्न आकार (0.5 से 10-15 सेमी तक व्यास) और आकृतियों (गोल, बड़े स्कैलप्ड, आदि) का, अक्सर केंद्र में एक ब्लैंचिंग ज़ोन के साथ। छाले बिना किसी निशान के गायब हो जाते हैं (कभी-कभी कुछ मिनटों के बाद)।
तीव्र पित्ती की विशेषता अचानक शुरू होना, गंभीर खुजली, जलन और किसी भी क्षेत्र में चकत्ते होना है त्वचा, साथ ही होंठ, जीभ, कोमल तालु और स्वरयंत्र की श्लेष्मा झिल्ली पर भी। छाले विभिन्न आकार और आकार के हो सकते हैं; वे विलीन हो सकते हैं, साथ ही सामान्य स्थिति में गड़बड़ी (बिच्छू बुखार, आर्थ्राल्जिया) भी हो सकती है। तीव्र पित्ती अक्सर दवा या खाद्य एलर्जी, दवाओं के पैरेंट्रल प्रशासन, सीरम, टीके और रक्त आधान के कारण होती है।
तीव्र सीमित एंजियोएडेमा (विशाल पित्ती) की विशेषता त्वचा (श्लेष्म झिल्ली) और चेहरे के चमड़े के नीचे के वसायुक्त ऊतक (होंठ, गाल, पलकें, आदि) या जननांगों की सीमित सूजन का अचानक विकास भी है। इस मामले में, त्वचा घनी लोचदार, सफेद, या कम अक्सर गुलाबी हो जाती है। व्यक्तिपरक संवेदनाएँआमतौर पर अनुपस्थित. कुछ घंटों या 1-2 दिनों के बाद सूजन कम हो जाती है। क्विन्के की एडिमा और साधारण पित्ती का संयोजन संभव है। स्वरयंत्र में सूजन विकसित होने के साथ, स्टेनोसिस और श्वासावरोध संभव है।
क्रोनिक आवर्तक पित्ती आमतौर पर क्रोनिक संक्रमण (टॉन्सिलिटिस, कोलेसिस्टिटिस, एडनेक्सिटिस, आदि) के फॉसी, जठरांत्र संबंधी मार्ग, यकृत आदि के विघटन के कारण लंबे समय तक संवेदीकरण की पृष्ठभूमि के खिलाफ विकसित होती है। रोग की पुनरावृत्ति, फफोले की उपस्थिति की विशेषता है। त्वचा के विभिन्न क्षेत्रों को विभिन्न अवधियों की छूटों द्वारा प्रतिस्थापित किया जाता है। किसी हमले के दौरान यह संभव है सिरदर्द, कमजोरी, शरीर के तापमान में वृद्धि, जोड़ों का दर्द, जठरांत्र संबंधी मार्ग के श्लेष्म झिल्ली की सूजन के साथ - मतली, उल्टी, दस्त। कष्टदायी खुजली के साथ अनिद्रा और तंत्रिका संबंधी विकार भी हो सकते हैं। पुरानी पित्ती के उपचार का उद्देश्य अंतर्निहित बीमारी को खत्म करना है।
सौर पित्ती एक प्रकार का फोटोडर्माटोसिस है;
गंभीर संवेदनशीलता के साथ यकृत रोग और बिगड़ा हुआ पोर्फिरिन चयापचय से पीड़ित व्यक्तियों में विकसित होता है पराबैंगनी किरण. महिलाएं अधिक बार बीमार पड़ती हैं। यह रोग त्वचा के खुले क्षेत्रों (चेहरे, हाथ, आदि) पर चकत्ते की उपस्थिति की विशेषता है। मौसमी विशिष्ट है (वसंत-ग्रीष्म)। पर लंबे समय तक रहिएधूप में, चकत्ते के साथ श्वास और हृदय संबंधी गतिविधि में गड़बड़ी के रूप में शरीर की सामान्य प्रतिक्रिया हो सकती है, और झटका भी संभव है।
सामान्य मामलों में निदान कठिन नहीं है। डुह्रिंग के डर्मेटोसिस के साथ विभेदक निदान किया जाता है, जो पित्ती के तत्वों के अलावा, पुटिकाओं और पपल्स द्वारा विशेषता है।
पित्ती का उपचार.
क्रोनिक पित्ती में इसकी पहचान करना जरूरी है एटिऑलॉजिकल कारक. पित्ती का उपचार व्यापक होना चाहिए। यदि किसी एलर्जेन का पता चलता है, तो पित्ती के उपचार में विशिष्ट हाइपोसेंसिटाइजेशन, क्रोनिक संक्रमण के फॉसी की स्वच्छता, जठरांत्र संबंधी मार्ग के रोगों का उपचार और कृमि मुक्ति शामिल है। तंत्रिका तंत्र के विकारों के लिए - शामक चिकित्सा। उत्तेजक पदार्थों को छोड़कर दूध आधारित आहार की सिफारिश की जाती है। कैल्शियम क्लोराइड और जलीय स्नान के साथ सामान्य आयनोगैल्वनाइजेशन का भी संकेत दिया गया है। सौर पित्ती के मामले में, फोटोडेसेंसिटाइजिंग दवाएं (डेलागिल, प्लाक्वेनिल)।
पुरानी पित्ती के उपचार के लिए रखरखाव चिकित्सा और निरंतर चिकित्सा पर्यवेक्षण की आवश्यकता होती है।
रोकथाम। क्रोनिक संक्रमण के फॉसी का उपचार, जठरांत्र संबंधी मार्ग के रोग, तंत्रिका तंत्र, एलर्जी के बार-बार संपर्क का उन्मूलन।
माइक्रोस्पोरिया
माइक्रोस्पोरिया - कवक रोगत्वचा और बाल. अधिकतर बच्चे प्रभावित होते हैं। एंथ्रोपोनोटिक और ज़ूएन्थ्रोपोनोटिक माइक्रोस्पोरिया हैं। हमारे देश में एन्थ्रोपोनोटिक माइक्रोस्पोरिया बहुत दुर्लभ है। रोगजनकों - एंथ्रोपोफिलिक माइक्रोस्पोरम (माइक्रोस्पोरोन फेन-यूजीनियम) - एपिडर्मिस और बालों की सींगदार परत को प्रभावित करते हैं; अत्यधिक संक्रामक हैं. स्रोत एक बीमार व्यक्ति है. संचरण के मार्ग प्रत्यक्ष और अप्रत्यक्ष हैं (टोपी, ब्रश, कंघी, कपड़े, खिलौने और अन्य वस्तुओं के माध्यम से)।
ज़ूएंथ्रोपोनोटिक माइक्रोस्पोरिया एक सामान्य माइकोसिस है। रोगजनक - ज़ोफिलिक माइक्रोस्पोरम (हमारे देश में एम. कैनिस) - स्ट्रेटम कॉर्नियम और बालों को प्रभावित करते हैं; संक्रामकता की दृष्टि से वे मानवप्रेमी लोगों से हीन हैं। स्रोत: बिल्लियाँ (विशेषकर बिल्ली के बच्चे), कम अक्सर कुत्ते। संचरण के मार्ग प्रत्यक्ष (मुख्य) और अप्रत्यक्ष (एम. कैनिस युक्त बालों या शल्कों से दूषित वस्तुओं के माध्यम से) हैं। यह अपेक्षाकृत दुर्लभ है कि संक्रमण किसी बीमार व्यक्ति से होता है।
नैदानिक तस्वीर। एंथ्रोपोनोटिक और ज़ूएन्थ्रोपोनोटिक माइक्रोस्पोरिया की अभिव्यक्तियाँ एक ही प्रकार की होती हैं और सतही ट्राइकोफाइटोसिस के समान होती हैं, इसके विपरीत इसकी विशेषता होती है: स्पष्ट सीमाएँ, गोल रूपरेखा, खोपड़ी पर घावों के बड़े आकार; 6-8 मिमी के स्तर पर बालों को (आमतौर पर लगातार) तोड़ना;
"स्टंप" के चारों ओर सफेद आवरण की उपस्थिति; ब्लैकहेड्स की अनुपस्थिति; चिकनी त्वचा पर - कई घाव; मखमली बालों का लगभग लगातार शामिल होना, पोस्टऑरिकुलर, ओसीसीपिटल और ग्रीवा लिम्फ नोड्स का बार-बार बढ़ना। घुसपैठ-सपूरेटिव ट्राइकोफाइटोसिस जैसे परिवर्तन संभव हैं।
माइक्रोस्पोरिया के निदान की पुष्टि हमेशा प्रयोगशाला परीक्षणों (माइक्रोस्कोपी, प्रभावित बालों या त्वचा के टुकड़ों का कल्चर) से की जानी चाहिए। महत्वपूर्णइसमें फ्लोरोसेंट डायग्नोस्टिक्स (वुड के लैंप के नीचे जांच) है।
पूर्वानुमान अनुकूल है.
रोकथाम। बीमार बच्चों का अलगाव; वुड्स लैंप का उपयोग करके रोगी के संपर्क में आने वाले सभी लोगों (पालतू जानवरों सहित) की जांच; आवारा बिल्लियों और कुत्तों को पकड़ना।
कोमलार्बुद कन्टेजियोसम
मोलस्कम कन्टैगिओसम (मोलस्कम संक्रामक) एक दीर्घकालिक और वायरल त्वचा संक्रमण है जो मुख्य रूप से बच्चों में होता है। प्रेरक एजेंट इसी नाम का एक वायरस है, जो केवल मनुष्यों के लिए रोगजनक है। संक्रमण रोगी के सीधे संपर्क से या उसके उपयोग में आने वाली वस्तुओं से होता है। ऊष्मायन अवधि कई हफ्तों से लेकर कई महीनों तक होती है।
लक्षण एकल या एकाधिक दृढ़, मोमी, दर्द रहित गांठें चमड़े के रंग का, एक पिनहेड से एक मटर के आकार का, केंद्र में एक नाभि अवसाद के साथ आकार में अर्धगोलाकार, आमतौर पर बच्चों में चेहरे, गर्दन और धड़ पर और वयस्कों में जननांगों और आसन्न क्षेत्रों पर स्थित होता है। जब गांठों को (नाखूनों या चिमटी से) दबाया जाता है, तो केंद्रीय अवकाश से एक सफेद टुकड़े जैसा द्रव्यमान निकलता है। दाने आमतौर पर लगातार बने रहते हैं, लेकिन अपने आप गायब भी हो सकते हैं।
सोरायसिस
सोरायसिस एक दीर्घकालिक त्वचा रोग है जो त्वचा, कोहनी और जोड़ों को प्रभावित करता है। सोरायसिस एक आम त्वचा रोग है, जो अधिकतर लोगों में पाया जाता है गोरी त्वचाइसमें आनुवंशिकता का कारक भी महत्वपूर्ण भूमिका निभाता है।
सोरायसिस: एटियलजि, रोगजनन अज्ञात। सोरायसिस की उत्पत्ति के सबसे आम वायरल, वंशानुगत, न्यूरोजेनिक, चयापचय सिद्धांत हैं, जिनमें से कोई भी आम तौर पर स्वीकार नहीं किया जाता है। जाहिरा तौर पर, सोरायसिस रोग की प्रकृति बहुक्रियात्मक होती है, शायद इसी कारण से सोरायसिस को पूरी तरह से ठीक करना मुश्किल है (देखें कि सोरायसिस का इलाज कैसे करें)। रोगजनन में, प्रतिरक्षाविज्ञानी, एंजाइमैटिक और अन्य जैव रासायनिक विकारों को एक निश्चित भूमिका सौंपी जाती है। यह रोग किसी भी उम्र में होता है और गैर-संक्रामक है।
सोरायसिस: विशिष्ट मामलों में नैदानिक तस्वीर एक मोनोमोर्फिक पपुलर दाने की उपस्थिति की विशेषता है, जो मुख्य रूप से चरम सीमाओं (विशेष रूप से कोहनी और घुटनों पर), धड़ और खोपड़ी की एक्सटेंसर सतहों पर स्थित होती है। 2-3 मिमी से 1-2 सेमी के व्यास के साथ तेजी से सीमांकित पपल्स, गुलाबी-लाल रंग, रूपरेखा में गोल, त्वचा की सतह से कुछ ऊपर उभरे हुए, चांदी-सफेद शल्कों से ढके हुए। पपल्स को खुरचने पर, 3 नैदानिक घटनाएं सामने आती हैं: 1) स्टीयरिन दाग (स्टीयरिन की तरह तराजू, आसानी से पपल्स की सतह से गिर जाते हैं); 2) टर्मिनल फिल्म (शल्कों को हटाने के बाद, एक लाल, नम, चमकदार सतह सामने आती है); 3) रक्त ओस (स्पिनपॉइंट रक्तस्राव एक चिकनी, नम लाल सतह पर दिखाई देता है)। पपल्स में विलक्षण वृद्धि की स्पष्ट प्रवृत्ति होती है, जिससे प्लाक का निर्माण होता है, जो बदले में असमान रूपरेखा के साथ निरंतर घावों में विलीन हो जाता है। जैसे-जैसे प्रक्रिया आगे बढ़ती है, पपल्स के चारों ओर शल्कों से रहित एक चमकीला लाल किनारा दिखाई देता है, और नए चकत्ते की संख्या बढ़ जाती है; कोबनेर घटना (आइसोमोर्फिक प्रतिक्रिया) सकारात्मक है; व्यक्तिपरक रूप से - खुजली। जब प्रक्रिया वापस आती है, तो रंग की तीव्रता का कमजोर होना, चकत्ते का पुनर्जीवन और वोरोनोव के रिम की उपस्थिति विशेषता होती है। प्लाक का अवशोषण आमतौर पर मध्य भाग से शुरू होता है, जिसके परिणामस्वरूप सोरियाटिक तत्व एक अंगूठी के आकार या माला जैसी आकृति प्राप्त कर लेते हैं। सुलझे हुए चकत्ते वाले स्थानों पर अस्थायी अपचयन (छद्म-ल्यूकोडर्मा) बना रहता है। अपूर्ण छूट की अवधि के दौरान, त्वचा के कुछ क्षेत्रों (आमतौर पर कोहनी और घुटने के जोड़ों के क्षेत्र में) में पृथक "स्टैंडबाय" सजीले टुकड़े रह सकते हैं।
सोरायसिस: किस्में। नैदानिक विशेषताओं के आधार पर, कई प्रकार के सोरायसिस को प्रतिष्ठित किया जाता है।
एक्सयूडेटिव सोरायसिस अक्सर रोगियों में विकसित होता है मधुमेहऔर सोरियाटिक पपल्स की स्पष्ट सूजन और चमक, उनकी सतह पर पपड़ीदार परतों के गठन की विशेषता है पीला रंगउनके रिसाव के साथ संसेचन के कारण। एक्सयूडेटिव सोरायसिस का इलाज रोग की प्रगतिशील अवस्था के समान सिद्धांतों के अनुसार करना आवश्यक है। (सोरायसिस उपचार देखें)।
सोरायसिस के सबसे गंभीर प्रकार सोरियाटिक एरिथ्रोडर्मा और आर्थ्रोपैथिक सोरायसिस हैं, जिनके उपचार के लिए विशेष उपचार विधियों की आवश्यकता होती है।
सोरियाटिक एरिथ्रोडर्मा के साथ, संपूर्ण (या लगभग सभी) त्वचा रोग प्रक्रिया में शामिल होती है। त्वचा कड़ी, खुरदरी, घुसी हुई, लाल हो जाती है, सतह पर प्रचुर मात्रा में बड़ी और महीन-प्लेट छीलने लगती है। परिधीय लिम्फ नोड्स का विस्तार, कम श्रेणी बुखार, उल्लंघन सामान्य स्थितिरोगियों में, रक्त में परिवर्तन (ल्यूकोसाइटोसिस, बढ़ा हुआ ईएसआर), मूत्र (प्रोटीनुरिया) देखा जाता है। एरिथ्रोडर्मा के विकास को सोरायसिस के प्रगतिशील चरण में तर्कहीन, परेशान करने वाली चिकित्सा द्वारा बढ़ावा दिया जाता है (देखें कि सोरायसिस का इलाज कैसे करें)।
आर्थ्रोपैथिक सोरायसिस मुख्य रूप से हाथों और पैरों के छोटे जोड़ों को नुकसान पहुंचाता है, आमतौर पर कलाई, टखने, इंटरवर्टेब्रल जोड़ों आदि को नुकसान पहुंचाता है, साथ ही जोड़ों में गंभीर दर्द और सूजन, उनकी गतिशीलता और विकृति की सीमा होती है। एक्स-रे से उंगलियों के डिस्टल फालैंग्स के लसीका और संधिशोथ के समान जोड़ों में परिवर्तन का पता चलता है। वालर-रोज़ प्रतिक्रिया और लेटेक्स परीक्षण आमतौर पर नकारात्मक होते हैं। रक्त में ल्यूकोसाइटोसिस, बढ़ा हुआ ईएसआर, हाइपरगैमाग्लोबुलिनमिया होता है। जोड़ों की क्षति को त्वचा की क्षति के साथ जोड़ा जा सकता है या कई वर्षों तक अलग रखा जा सकता है। आर्टिकुलर सोरायसिस का इलाज भी रुमेटोलॉजिस्ट द्वारा किया जाना चाहिए। लेकिन सोरायसिस का इलाज करना असंभव है आधुनिक तकनीकेंआपको एक सकारात्मक चिकित्सीय प्रभाव प्राप्त करने की अनुमति देता है। (सोरायसिस उपचार देखें)
सोरायसिस के इन सभी रूपों के साथ, गड्ढों वाले नाखूनों के रूप में नाखूनों को नुकसान संभव है (टीएम) नाखून प्लेटें("थिम्बल घटना"), ओनिकोग्रिफ़ोसिस तक उनका बादल छा जाना या गाढ़ा हो जाना। सोरायसिस का कोर्स दीर्घकालिक और लहरदार होता है। प्रक्रिया की मौसमीता आमतौर पर स्पष्ट होती है - में गिरावट सर्दी का समयगर्मियों (सर्दियों के प्रकार) में महत्वपूर्ण सुधार के साथ, कम बार - इसके विपरीत (ग्रीष्मकालीन प्रकार)।
सोरायसिस: निदान. सोरायसिस की विशिष्ट नैदानिक तस्वीर के साथ, इसका निदान मुश्किल नहीं है। सोरियाटिक ट्रायड विशेषता है (स्टीयरिन दाग, टर्मिनल फिल्म, पिनपॉइंट रक्तस्राव के लक्षण)। विभेदक निदान पैपुलर सिफलिस के साथ किया जाता है, जो तांबे-लाल रंगों, घनत्व और घटना की महान गहराई, परिधीय विकास और सोरियाटिक ट्रायड की ओर एक स्पष्ट प्रवृत्ति की अनुपस्थिति, साथ ही सिफलिस और सकारात्मक के अन्य नैदानिक संकेतों की उपस्थिति की विशेषता है। सीरोलॉजिकल प्रतिक्रियाएं. रूमेटॉइड पॉलीआर्थराइटिस के साथ आर्थ्रोपैथिक सोरायसिस के विभेदक निदान में ज्ञात कठिनाइयाँ हैं, विशेष रूप से त्वचा पर चकत्ते की अनुपस्थिति में। रिश्तेदारों में सोरायसिस की उपस्थिति, रक्त में रूमेटोइड कारक की अनुपस्थिति और बड़े जोड़ों को नुकसान के संकेतों से सही निदान की सुविधा मिल सकती है।
सोरायसिस का उपचार
सोरायसिस का इलाज कैसे किया जाए यह एक विशेषज्ञ द्वारा तय किया जाना चाहिए; सोरायसिस का उपचार सख्ती से व्यक्तिगत होना चाहिए। सोरायसिस का इलाज सामयिक दवाओं, फोटोथेरेपी से भी किया जा सकता है। दवाई से उपचार, इंजेक्शन। सोरायसिस को हमेशा के लिए ठीक करने के लिए कोई दवा नहीं है, लेकिन आधुनिक चिकित्सा के पास पर्याप्त शस्त्रागार है प्रभावी साधनऔर रोग की अभिव्यक्तियों को रोकने और नियंत्रित करने के तरीके।
तीव्र चरण में, सोरायसिस का रोगी उपचार किया जाता है, शामक दवाएं निर्धारित की जाती हैं, एस्कॉर्बिक अम्ल, हेमोडेज़ इन्फ्यूजन, मूत्रवर्धक (विशेषकर एक्सयूडेटिव सोरायसिस के लिए), एंटीहिस्टामाइन (सुप्रास्टिन, टैवेगिल, आदि), हाइपोसेंसिटाइज़िंग दवाएं (कैल्शियम ग्लूकोनेट, कैल्शियम क्लोराइड, मैग्नीशियम सल्फेट इंजेक्शन)। सोरायसिस के उपचार में शराब और मसालेदार भोजन को छोड़कर, वसा और कार्बोहाइड्रेट की तीव्र सीमा के साथ एक अनिवार्य आहार भी शामिल है। प्रक्रिया के लुप्त होने के चरण में, विटामिन बी1, बी6, बी12 के इंजेक्शन निर्धारित किए जाते हैं। योजना के अनुसार पाइरोजेनल, ऑटोहेमोथेरेपी, सल्फर के साथ मलहम, नेफ़थलन, इचिथोल। सोरायसिस के उपचार के किसी भी चरण में, मलहम का उपयोग किया जा सकता है - सोरकुटन, सोरियाटेन, फ्लुसिनर, फ्लोरोकॉर्ट, डिप्रोसालिक, बेलोसालिक, लोरिंडेन-ए, आदि। यदि यह थेरेपी अप्रभावी है और गंभीर रूप है, तो फोटोकेमोथेरेपी के तरीकों का उपयोग करके सोरायसिस के रोगी उपचार की सिफारिश की जाती है। , हार्मोन थेरेपी, गैर-विशिष्ट विरोधी भड़काऊ दवाओं (मेथिंडोल, इंडोमिथैसिन, आदि) के साथ थेरेपी, साथ ही योजना के अनुसार ऑटोहेमोथेरेपी, पाइरोजेनल।
सोरायसिस की पुनरावृत्ति को रोकने के लिए, स्पा उपचार, शंकुधारी, हाइड्रोजन सल्फाइड, रेडॉन, समुद्री स्नान, पराबैंगनी विकिरण, विटामिन थेरेपी पाठ्यक्रम
रोसैसिया
रोसैसिया एक ऐसी बीमारी है जो मध्यम और वृद्धावस्था (अधिक बार महिलाओं में) में होती है और टेलैंगिएक्टेसिया के साथ फैले हुए एरिथेमा की पृष्ठभूमि के खिलाफ चेहरे पर छोटे पैपुलोपस्टुलर चकत्ते की उपस्थिति की विशेषता है।
एटियलजि अज्ञात. रोगजनन सेबोरहिया, वनस्पति-संवहनी न्यूरोसिस से जुड़ा हुआ है। महिलाओं में गैस्ट्रिक स्राव (आमतौर पर एचीलिया) में गड़बड़ी महत्वपूर्ण है, डिम्बग्रंथि रोग भी महत्वपूर्ण है। चिड़चिड़ाहट प्रक्रिया को भड़काती है बाह्य कारक(धूप, हवा, ठंढ, गर्म दुकानों में काम)।
नैदानिक तस्वीर। केवल चेहरे की त्वचा प्रभावित होती है (आमतौर पर गाल और नाक)। टेलैंगिएक्टेसिया के साथ लगातार फैली हुई लालिमा (एरिथेमा) होती है, जो अक्सर सेबोरहाइक पृष्ठभूमि पर होती है। एरिथेमा की तीव्रता बदल जाती है। इसके बाद, इसकी पृष्ठभूमि पर छोटे चमकीले लाल दाने दिखाई देते हैं, जिनके केंद्र में सतही दाने बनते हैं। जब चकत्ते दोबारा हो जाते हैं, तो कोई निशान नहीं रह जाता है। गर्मी की व्यक्तिपरक अनुभूति, हल्की खुजली। बार-बार तेज होने वाला कोर्स, अनिश्चित काल तक लंबा, नाक की त्वचा (राइनोफिमा) की ट्यूबरस हाइपरट्रॉफी विकसित कर सकता है। केराटाइटिस का संभावित जोड़.
रोसैसिया रोगियों की उम्र (25 वर्ष से अधिक), केवल चेहरे पर स्थानीयकरण, एरिथेमा और टेलैंगिएक्टेसिया की उपस्थिति और कॉमेडोन और निशान की अनुपस्थिति में सामान्य मुँहासे से भिन्न होता है। ल्यूपस एरिथेमेटोसस में, एरिथेमा की स्पष्ट सीमाएं होती हैं, कोई फुंसी नहीं होती है, घने तराजू दिखाई देते हैं, और परिणामस्वरूप सिकाट्रिकियल शोष विकसित होता है।
सेबोरहिया
सेबोरहिया - शिथिलता वसामय ग्रंथियां, मुख्य रूप से दोषपूर्ण सीबम के बढ़े हुए स्राव की विशेषता है। प्राथमिक महत्व कोलेस्ट्रॉल और मुक्त उच्च फैटी एसिड में वृद्धि के कारण मुक्त निम्न फैटी एसिड की कम सामग्री है, जो त्वचा के बैक्टीरियोस्टेटिक गुणों को कम करता है और द्वितीयक संक्रमण के विकास में योगदान देता है।
एटियलजि अज्ञात. रोगजनन: कार्यात्मक न्यूरोएंडोक्राइन विकार, विशेष रूप से ऑटोनोमिक डिस्टोनिया में। अंतःस्रावी परिवर्तन एण्ड्रोजन और एस्ट्रोजेन (एस्ट्रोजेन में कमी के साथ एण्ड्रोजन स्तर में वृद्धि) के बीच अनुपात के उल्लंघन में व्यक्त किए जाते हैं। यह संभव है कि सेबोरहिया में न्यूरोएंडोक्राइन विकार प्राथमिक हाइपोथैलेमिक या कॉर्टिकल पैथोलॉजी के कारण होते हैं, क्योंकि सेबोरहिया की घटना आमतौर पर एन्सेफलाइटिस, पार्किंसंस रोग और डाइएन्सेफेलिक विकारों में स्पष्ट होती है। मसालेदार, नमकीन और मीठे खाद्य पदार्थों से सेबोरहिया की स्थिति खराब हो जाती है।
नैदानिक तस्वीर। सेबोरहिया त्वचा के किसी भी क्षेत्र पर विकसित हो सकता है जहां वसामय ग्रंथियां होती हैं, लेकिन यह आमतौर पर वहां होता है जहां वसामय ग्रंथियां विशेष रूप से असंख्य और सबसे बड़ी होती हैं: खोपड़ी, चेहरे, छाती और पीठ पर। सेबोरहिया विशेष रूप से यौवन के दौरान आम है। सेबोरहिया की अभिव्यक्तियाँ "चिकनी त्वचा" शब्द से स्पष्ट रूप से पहचानी जाती हैं: प्रभावित क्षेत्र नम, चिकना दिखाई देते हैं, और एक विशिष्ट चमक होती है। वसामय ग्रंथियों के छिद्र बड़े हो जाते हैं, अक्सर काले प्लग (कॉमेडोन, "ब्लैकहेड्स") से बंद हो जाते हैं। त्वचा अक्सर मोटी हो जाती है और गंदा भूरा रंग ले लेती है। यह सब त्वचा को संतरे या नींबू के छिलके जैसा दिखता है। बाल चिपचिपे होते हैं, सेबोरहाइक एलोपेसिया नोट किया जाता है।
सेबेशियस सिस्ट अक्सर छोटे पीले-सफेद नोड्यूल (मिलिया, "व्हाइटहेड्स") के रूप में दिखाई देते हैं। कुछ लक्षणों की प्रबलता के आधार पर, तरल (तैलीय) और गाढ़ा (सूखा) सेबोरहिया को प्रतिष्ठित किया जाता है। सेबोरहिया अक्सर रूसी और मुँहासे वुल्गारिस से जटिल होता है। डैंड्रफ खोपड़ी की फैलती हुई परत है, जो आमतौर पर सूजन के साथ नहीं होती है। रूसी की घटना सैप्रोफाइटिक बैक्टीरियल वनस्पतियों की सक्रियता के कारण होती है, जो एपिडर्मिस में प्रवेश करती है और इसके केराटिनाइजेशन को बाधित करती है।
मुँहासे
मुँहासे वुल्गारिस (किशोर) एक त्वचा रोग है जो मुख्य रूप से यौवन के दौरान होता है और सेबोरहिया की पृष्ठभूमि के खिलाफ वसामय ग्रंथियों को प्यूरुलेंट-भड़काऊ क्षति की विशेषता है।
एटियलजि अज्ञात. रोगजनन सेबोर्रहिया के कारण होता है, जिसकी वे एक जटिलता हैं। मुख्य भूमिका सीबम की जीवाणुनाशक क्षमता में कमी द्वारा निभाई जाती है, जो सेबोर्रहिया की विशेषता है, जिससे सैप्रोफाइटिक कोकल वनस्पतियों की सक्रियता होती है।
नैदानिक तस्वीर सेबोरहाइक क्षेत्रों (चेहरे, छाती, पीठ) पर स्थित विस्फोटित तत्वों के विकासवादी बहुरूपता की विशेषता है। कॉमेडोन (वसामय प्लग) के आधार पर, सूजन संबंधी नोड्यूल (पैपुलर मुँहासे) दिखाई देते हैं, जो फिर अलग-अलग आकार और गहराई (पुस्टुलर और कफयुक्त मुँहासे) के फुंसी में बदल जाते हैं। कुछ मामलों में, त्वचा की गहरी परतों में दमन शुरू हो जाता है और नरम गोलार्ध नोड्स के गठन की ओर ले जाता है - रंग में उतार-चढ़ाव और नीले-लाल फोड़े (मुँहासे कॉन्ग्लोबाटा)। फुंसियों की सामग्री सूखकर पपड़ी बन जाती है, जो गिरने पर नीले-गुलाबी धब्बे या निशान छोड़ जाती है। गहरे मुहांसे कष्टदायक होते हैं। विचित्र रंगना नैदानिक तस्वीरप्रक्रिया के निरंतर, आमतौर पर बहु-वर्षीय पाठ्यक्रम के कारण होता है।
पूर्वानुमान अनुकूल है. आमतौर पर, 20-25 वर्ष की आयु तक सहज पुनर्प्राप्ति होती है। गहरे गठन के बाद निशान रह जाते हैं।
खुजली
एक्जिमा एक न्यूरो-एलर्जी प्रकृति की त्वचा की सतही परतों की सूजन है, जो बाहरी या आंतरिक जलन के संपर्क के जवाब में होती है, जिसमें दाने, खुजली और लंबे समय तक आवर्ती पाठ्यक्रम की बहुरूपता होती है।
एक्जिमा का कारण अज्ञात है।
एक्जिमा: रोगजनन: त्वचा का पॉलीवलेंट (कम अक्सर मोनोवैलेंट) संवेदीकरण, जिसके परिणामस्वरूप यह विभिन्न बहिर्जात और अंतर्जात प्रभावों के लिए अपर्याप्त रूप से प्रतिक्रिया करता है। संवेदीकरण को तनावपूर्ण अनुभवों, एंडोक्रिनोपैथियों, जठरांत्र संबंधी मार्ग के रोगों, यकृत, साथ ही पैरों के मायकोसेस, पुरानी पियोकोकल प्रक्रियाओं और एलर्जी रोगों द्वारा बढ़ावा दिया जाता है। में बचपनएक्जिमा रोगजनक रूप से एक्सयूडेटिव डायथेसिस से संबंधित है।
एक्जिमा: नैदानिक चित्र. एक्जिमा किसी भी उम्र में, त्वचा के किसी भी हिस्से पर (आमतौर पर चेहरे और ऊपरी अंगों पर) देखा जा सकता है। सच्चे, माइक्रोबियल, सेबोरहाइक और व्यावसायिक एक्जिमा होते हैं।
सच्चा एक्जिमा तीव्र, सूक्ष्म और कालानुक्रमिक रूप से होता है। सच्चा एक्जिमा त्वचा रोग से संबंधित है। तीव्र एक्जिमा की विशेषता कई छोटे-छोटे फफोले के साथ चमकदार एडेमेटस एरिथेमा है, जिसे खोलने पर, प्रचुर मात्रा में रोने के साथ बिंदु क्षरण, पपड़ी और तराजू का निर्माण होता है। विषयपरक - जलन और खुजली। तीव्र एक्जिमा की अवधि 1.5-2 महीने है। सबस्यूट कोर्स में, सूजन संबंधी घटनाएं कम स्पष्ट होती हैं: घावों का रंग नीला-गुलाबी हो जाता है, सूजन और रोना मध्यम होता है, जलन और खुजली कम हो जाती है; घुसपैठ जुड़ती है. प्रक्रिया की अवधि छह महीने तक है। क्रोनिक कोर्स में, नैदानिक तस्वीर में त्वचा की घुसपैठ हावी होती है; छाले और रोने वाले कटाव का पता लगाना मुश्किल होता है, व्यक्तिपरक खुजली होती है। पाठ्यक्रम अनिश्चित काल तक लंबा, आवर्ती है। डॉक्टर से परामर्श आवश्यक है (एक्जिमा उपचार देखें)।
वास्तविक एक्जिमा का एक प्रकार डिहाइड्रोटिक एक्जिमा है, जो हथेलियों और तलवों पर स्थानीयकृत होता है और घने आवरण के साथ प्रचुर मात्रा में फफोले और बहु-कक्षीय फफोले द्वारा प्रकट होता है, जो खुलने पर, स्ट्रेटम कॉर्नियम के एक किनारे से घिरे रोने वाले क्षेत्रों को प्रकट करते हैं। डिसहाइड्रोटिक एक्जिमा पुरुषों और महिलाओं, युवा और परिपक्व दोनों को प्रभावित करता है। डिसहाइड्रोटिक एक्जिमा का अक्सर पुराना रूप होता है, जिसमें समय-समय पर तीव्रता आती है और इसका इलाज करना मुश्किल होता है (एक्जिमा उपचार देखें)। डिहाइड्रोटिक एक्जिमा में गहन खरोंच के परिणामस्वरूप, एक द्वितीयक संक्रमण विकसित हो सकता है।
माइक्रोबियल एक्जिमा, जिसके रोगजनन में सूक्ष्मजीवों (आमतौर पर पियोकोकी) के प्रति संवेदनशीलता एक महत्वपूर्ण भूमिका निभाती है, एक विषम स्थान की विशेषता है, अक्सर चरम पर, गोल रूपरेखा, एक्सफ़ोलीएटिंग स्ट्रेटम कॉर्नियम की स्पष्ट सीमाएं, पस्ट्यूल की उपस्थिति और अक्सर होती है फिस्टुला, लंबे समय तक ठीक न होने वाले घाव, ट्रॉफिक अल्सर (पैराट्रूमैटिक एक्जिमा) से जुड़ा हुआ। माइक्रोबियल एक्जिमा के साथ खुजली भी होती है। माइक्रोबियल एक्जिमा, इसके उपचार का उद्देश्य संक्रमण के फॉसी को खत्म करना होना चाहिए (देखें एक्जिमा का इलाज कैसे करें)।
यदि क्रोनिक संक्रमण के फॉसी को पूरी तरह से समाप्त नहीं किया गया है, तो केवल माइक्रोबियल एक्जिमा पर काबू पाना संभव होगा छोटी अवधि.
सेबोरहाइक एक्जिमा रोगजनक रूप से सेबोरहिया से संबंधित है। में पाया बचपनऔर यौवन के बाद. यह एक्जिमा खोपड़ी पर, कान के पीछे, छाती क्षेत्र में और कंधे के ब्लेड के बीच स्थानीयकृत होता है। इसकी विशिष्ट विशेषताएं हैं पीला रंग, वसायुक्त शल्कों की परत, स्पष्ट रोने की अनुपस्थिति, हल्की घुसपैठ और परिधि के साथ-साथ वृद्धि के साथ केंद्र में घावों की वापसी की प्रवृत्ति। सेबोरहाइक एक्जिमा का उपचार व्यापक होना चाहिए, क्योंकि बाहरी चिकित्सा, रोग के कारण को समाप्त किए बिना, केवल अल्पकालिक परिणाम लाएगी। (देखें एक्जिमा का इलाज कैसे करें)।
शुष्क एक्जिमा एक ऐसी बीमारी है जो सर्दियों में वृद्ध लोगों में सबसे अधिक देखी जाती है। सूखा एक्जिमा आमतौर पर पैरों में दरार के रूप में प्रकट होता है और छीलने के साथ होता है। सूखा एक्जिमा अक्सर जिल्द की सूजन जैसा दिखता है; उपचार निर्धारित करने के लिए निदान आवश्यक है।
व्यावसायिक एक्जिमा, रूपात्मक रूप से वास्तविक एक्जिमा के समान, उजागर त्वचा क्षेत्रों (हाथ, अग्रबाहु, गर्दन और चेहरे) को प्रभावित करता है, जो मुख्य रूप से उत्पादन स्थितियों में उजागर होते हैं। हानिकारक प्रभावरासायनिक उत्तेजक, और इसका कोर्स कम लगातार होता है, क्योंकि इसके साथ संवेदीकरण पॉलीवलेंट नहीं, बल्कि मोनोवैलेंट होता है। एलर्जी संबंधी त्वचा परीक्षणों का उपयोग नैदानिक उद्देश्यों के लिए किया जाता है। रोग के पहले लक्षणों पर आपको त्वचा विशेषज्ञ से परामर्श लेना चाहिए ताकि एक्जिमा पुराना न हो जाए। मुख्य बात परेशान करने वाले कारक को खत्म करना है (देखें एक्जिमा का इलाज कैसे करें)।
एक्जिमा का उपचार व्यापक और व्यक्तिगत होना चाहिए। एक्जिमा का उपचार रोग के रूप और कारण पर निर्भर करेगा। उपचार से पहले, एक विभेदक निदान किया जाना चाहिए। एक्जिमा डर्मेटाइटिस अपनी अभिव्यक्तियों में समान है; अक्सर इन अवधारणाओं को पर्यायवाची के रूप में उपयोग किया जाता है। इसके अलावा, एलर्जी एक्जिमा जिल्द की सूजन है सामान्य प्रकृतिउनकी घटना और उपचार का उद्देश्य एलर्जी को खत्म करना है। एलर्जिक एक्जिमा के उपचार में शामिल हैं दवाएंजो सूजन से राहत दिलाने में मदद करता है, साथ ही हाइपोएलर्जेनिक आहार भी देता है सामान्य सुदृढ़ीकरणशरीर (फिजियोथेरेपी, विटामिन थेरेपी)। जिल्द की सूजन की तरह, एक्जिमा का इलाज स्थानीय दवाओं से किया जाता है: लोशन, क्रीम, आदि। किसी भी मामले में, आपको एक विशेषज्ञ से परामर्श करने की आवश्यकता है - एक त्वचा विशेषज्ञ, जो, पर आधारित है सही निदानयह निर्धारित करेगा कि एक्जिमा का इलाज कैसे किया जाए।
एक्जिमा: रोकथाम, निदान। न्यूरोजेनिक असामान्यताओं का सुधार और सहवर्ती रोग, विशेष रूप से पैरों के मायकोसेस और पियोकोकल घाव; समय पर इलाजएक्सयूडेटिव डायथेसिस और सेबोरहाइक स्थितियाँ; काम (रोज़गार) और घर पर रासायनिक उत्तेजक पदार्थों के संपर्क से बचें। पूर्ण इलाज के संबंध में सच्चे एक्जिमा का पूर्वानुमान संदिग्ध है, जबकि अन्य रूपों का पूर्वानुमान अधिक अनुकूल है। हालाँकि, आधुनिक चिकित्सा अधिक विकसित होने में स्थिर नहीं है प्रभावी तरीकेएक्जिमा के उपचार का उद्देश्य परिणामों में सुधार करना और रोग से मुक्ति की अवधि को बढ़ाना है। सामान्य सिफ़ारिशेंयह है: सीमा जल प्रक्रियाएं, ताजी हवा में रहना, शरीर का सामान्य रूप से सख्त होना।
त्वचा के घाव सूजन संबंधी, दर्दनाक, सड़न रोकनेवाला, संक्रामक या स्वप्रतिरक्षी हो सकते हैं। त्वचा रोग बहुत आम हैं, क्योंकि एपिडर्मिस प्रतिरक्षा प्रणाली का सबसे महत्वपूर्ण अंग है और, तदनुसार, सभी "झटके" लेता है बाहरप्रभाव और शरीर के भीतर से। अक्सर, वयस्कों में त्वचा रोगों का गहरा संबंध होता है खराबीयकृत, आंतें, केंद्रीय तंत्रिका और अंत: स्रावी प्रणाली.
इस लेख में, हम सामान्य प्रकार की त्वचा क्षति पर विचार करने का प्रस्ताव करते हैं जो चोट, शीतदंश, जलने या रोगजनक सूक्ष्मजीवों के प्रवेश के परिणामस्वरूप हो सकती है। सभी मानव त्वचा रोगों को नैदानिक चित्र के विस्तृत विवरण के साथ प्रस्तुत किया गया है। आप इन विशेषताओं के साथ आने वाली तस्वीरों में त्वचा रोगों को भी देख सकते हैं। प्रस्तुत प्रकार के त्वचा रोग सबसे आम हैं और ज्यादातर मामलों में आधिकारिक चिकित्सा पद्धतियों का उपयोग करके इलाज करना मुश्किल होता है।
त्वचा को पुरुलेंट क्षति

फोड़ा- एक शुद्ध गुहा, फोड़ा के गठन के साथ सीमित शुद्ध त्वचा क्षति। यह चमड़े के नीचे के ऊतकों, मांसपेशियों, हड्डियों आदि के साथ-साथ अंगों (यकृत, फेफड़े, प्लीहा, मस्तिष्क, आदि) या उनके बीच (आंतरिक फोड़ा, सबफ्रेनिक फोड़ा, आदि) में विकसित हो सकता है।
फोड़े के रूप में त्वचा को नुकसान या तो स्वतंत्र रूप से या किसी अन्य बीमारी (निमोनिया, आघात, आदि) की जटिलता के रूप में हो सकता है। एक फोड़े का विकास त्वचा या श्लेष्मा झिल्ली को नुकसान पहुंचाकर या किसी अन्य शुद्ध फोकस से रक्त और लसीका वाहिकाओं के माध्यम से रोगज़नक़ के स्थानांतरण के माध्यम से शरीर में पाइोजेनिक रोगाणुओं के प्रवेश से जुड़ा होता है। ऊतक में प्रवेश करने वाले सूक्ष्मजीव सूजन का कारण बनते हैं जिसके बाद ऊतक या अंग का परिगलन होता है। फोड़ा सूजन वाले क्षेत्र से घिरा होता है। रक्षात्मक प्रतिक्रियाशरीर एक कैप्सूल के निर्माण में प्रकट होता है जो स्वस्थ ऊतकों से फोड़े को सीमित करता है।
त्वचा के सूजन संबंधी घाव (फोटो के साथ)
फोड़ा (फोड़ा)- बाल कूप और आसपास के संयोजी ऊतक के क्षेत्र में त्वचा का तीव्र प्युलुलेंट-नेक्रोटिक घाव, जो पाइोजेनिक बैक्टीरिया, मुख्य रूप से स्टैफिलोकोकस ऑरियस के कारण होता है।
फोड़े की उपस्थिति त्वचा के संदूषण और सूक्ष्म आघात, बढ़े हुए पसीने और वसा स्राव, चयापचय संबंधी विकारों आदि से होती है।
जब फोड़े चेहरे पर स्थानीयकृत होते हैं, तो गंभीर जटिलताएं संभव होती हैं (प्यूरुलेंट मेनिनजाइटिस, सेप्सिस)।
पैनारिटियम - मसालेदार शुद्ध सूजनउंगलियों के नाखून मोड़ (आमतौर पर हाथ पर)।
नीचे दिए गए फोटो में इन सूजन वाले त्वचा के घावों को देखें, जो उनके मुख्य लक्षण और संकेत दिखाते हैं:




डर्मेटाइटिस एक त्वचा रोग है
जिल्द की सूजनत्वचा का एक रोग या त्वचा पर एक सूजन प्रक्रिया है जो उस पर विभिन्न परेशानियों के प्रत्यक्ष प्रभाव के तहत होती है - यांत्रिक, भौतिक या रासायनिक। त्वचा रोग डर्मेटाइटिस अक्सर बाहरी उपयोग का परिणाम होता है दवाइयाँ(आयोडीन, नोवोकेन, स्ट्रेप्टोसाइड, आदि) के साथ अतिसंवेदनशीलताइन पदार्थों को त्वचा; बिछुआ, जेरेनियम और अन्य पौधों के संपर्क से होता है। जिल्द की सूजन अक्सर यांत्रिक क्षति (उदाहरण के लिए, घर्षण) के कारण होती है। तापमान की जलन के कारण होने वाले जिल्द की सूजन में जलन (जलना सहित) शामिल है सूरज की किरणेंऔर विद्युत), शीतदंश।


जिल्द की सूजन के तीव्र और जीर्ण रूप हैं।
इसमें त्वचा में लालिमा, सूजन, सूजन के साथ गर्मी, जलन, खुजली का अहसास होता है। भविष्य में, पारदर्शी सामग्री से भरे बुलबुले दिखाई दे सकते हैं।
जिल्द की सूजन का उपचार इसकी घटना के कारणों के आधार पर किया जाता है।
सोरायसिस मानव शरीर पर होने वाला एक त्वचा रोग है (फोटो के साथ)
त्वचा रोग (लाइकेन प्लैनस)- एपिडर्मिस का दीर्घकालिक आवर्ती गैर-संक्रामक घाव। इसकी विशेषता शरीर पर खुजलीदार पपड़ीदार गुलाबी पट्टिकाओं के रूप में त्वचा रोग का बनना है। न्यूरोसाइकिक आघात, चयापचय संबंधी विकार और अंतःस्रावी ग्रंथियों के विकार मानव शरीर पर इस त्वचा रोग की घटना में भूमिका निभाते हैं।
सोरायसिस के चकत्ते त्वचा पर कहीं भी होते हैं, अधिकतर कोहनी, घुटनों, त्रिकास्थि और खोपड़ी पर। कुछ मामलों में, सोरायसिस प्रभावित करता है नाखून प्लेटें, जिसकी सतह थिम्बल जैसी होती है। कुछ रोगियों में, दाने के साथ जोड़ों में सूजन और दर्द होता है (तथाकथित आर्थ्रोपैथिक सोरायसिस)।
फोटो में इस त्वचा रोग को देखें, जो इसके विशिष्ट लक्षणों को दर्शाता है:


त्वचा रोग एक्जिमा

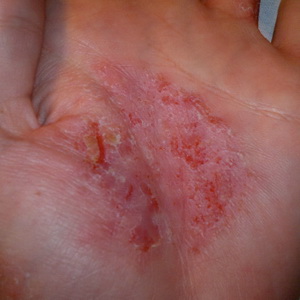
त्वचा रोग एक्जिमा- न्यूरो-एलर्जी प्रकृति का एक तीव्र या पुराना गैर-संक्रामक सूजन वाला त्वचा रोग और इसमें विभिन्न प्रकार के चकत्ते, जलन, खुजली और दोबारा होने की प्रवृत्ति होती है। त्वचा के प्रभावित क्षेत्रों में लालिमा और फफोले बन जाते हैं जो रोएंदार हो जाते हैं और फिर पपड़ी बन जाते हैं।
एक्जिमा की घटना को विभिन्न प्रकार के बाहरी (यांत्रिक, रासायनिक, थर्मल) और आंतरिक (यकृत, गुर्दे, जठरांत्र संबंधी मार्ग, अंतःस्रावी और तंत्रिका तंत्र के रोग) कारकों द्वारा बढ़ावा दिया जाता है।
न्यूरोडर्माेटाइटिस मोटी, एक्जिमा-प्रभावित त्वचा है जो अतिसंवेदनशील व्यक्तियों में निरंतर घर्षण के क्षेत्रों में बनती है। सबसे अधिक बार, महिलाओं में पश्चकपाल क्षेत्र और पुरुषों में पैरों और पैरों की त्वचा प्रभावित होती है। इस बीमारी के बढ़ने का कारण तनाव है।
अन्य प्रकार के त्वचा रोग (फोटो के साथ)
क्रोनिक संक्रमण या अंतःस्रावी तंत्र के पूर्ण व्यवधान के कारण होने वाले त्वचा रोग और भी अधिक भयानक प्रकार के होते हैं। तपेदिक एटियलजि के त्वचा रोग हाल ही मेंत्वचा विशेषज्ञ अभ्यास में तेजी से आम होते जा रहे हैं। इसलिए इनके लक्षणों को जानना जरूरी है।
त्वचा तपेदिक को अपेक्षाकृत कम ही गंभीर फुफ्फुसीय तपेदिक के साथ जोड़ा जाता है, हालांकि अक्सर यह प्राथमिक फुफ्फुसीय ग्रंथि तपेदिक संरचनाओं से तपेदिक के प्रसार का परिणाम होता है, कम अक्सर - रक्त के माध्यम से सीधे संक्रमण का परिणाम होता है। यह अक्सर ल्यूपस के रूप में ही प्रकट होता है।
ल्यूपस (ल्यूपस) - साधारण नामकई पुरानी त्वचा रोग, जो अक्सर विभिन्न आंतरिक अंगों को प्रभावित करते हैं:
- ल्यूपस एरिथेमेटोसस के साथ, चेहरे पर लाल पपड़ीदार दाने दिखाई देते हैं और गुर्दे की प्रगतिशील क्षति देखी जाती है;
- ल्यूपस वल्गेरिस एक तपेदिक त्वचा का घाव है जो मानव त्वचा में ट्यूबरकल बेसिली के सीधे प्रवेश के परिणामस्वरूप विकसित होता है;
- जो लोग बार-बार तपेदिक से बीमार होते हैं उनमें ट्यूबरकुलस ल्यूपस विकसित हो जाता है (त्वचा के घावों की विशेषता त्वचा पर मस्से वाले क्षेत्रों की उपस्थिति होती है, विशेष रूप से हाथों की त्वचा पर)।
रोग का कोर्स और लक्षण रोगज़नक़ की गतिविधि, उसके प्रवेश के मार्ग, प्रक्रिया के स्थानीयकरण, शरीर की सामान्य स्थिति पर निर्भर करते हैं और इसलिए बहुत विविध हो सकते हैं।
फोटो में इस प्रकार के त्वचा रोगों को देखें, जिससे आप अपने और अपने प्रियजनों में विशिष्ट लक्षणों को अलग कर सकते हैं:


विटिलिगो त्वचा रोग


त्वचा रोग विटिलिगो (कुत्ता)एक रंजकता विकार है, जो त्वचा के कुछ क्षेत्रों में सामान्य रंगद्रव्य के गायब होने में व्यक्त होता है। कारण अज्ञात है. यह आमतौर पर कम उम्र में (महिलाओं में अधिक बार) त्वचा पर विभिन्न आकारों और आकृतियों के सफेद धब्बों की उपस्थिति के साथ शुरू होता है। धब्बे आमतौर पर सममित रूप से (दोनों गालों पर, दोनों भुजाओं आदि पर) स्थित होते हैं, धीरे-धीरे आकार में बढ़ते हैं, विलीन हो जाते हैं, जिससे दूधिया सफेद रंग के बड़े क्षेत्र बन जाते हैं। विटिलिगो के घाव त्वचा के किसी भी हिस्से पर हो सकते हैं। प्रभावित क्षेत्रों पर बाल भूरे हो जाते हैं।
यह रोग सामान्य स्थिति को प्रभावित नहीं करता है और केवल सौंदर्य की दृष्टि से परेशान करने वाला है।
अन्य कौन से त्वचा रोग हैं?


सेबोरहियाएक त्वचा रोग है जो वसामय ग्रंथियों के स्रावी कार्य में व्यवधान के कारण होता है। यह दोनों लिंगों के व्यक्तियों में देखा जाता है, आमतौर पर यौवन (12-18 वर्ष) के दौरान। शब्द "सेबोर्रहिया" का अनुवाद "सेबोर्रहिया" के रूप में किया जाता है। वसामय ग्रंथियों की गतिविधि हाइपरफंक्शन और हाइपोफंक्शन दोनों की ओर बदलती है, इसलिए सेबोरिया के दो प्रकार माने जाते हैं - सूखा (रूसी) और तैलीय (अतिरिक्त सीबम स्राव के साथ)।
इसमें कोई संदेह नहीं है कि यह बीमारी न्यूरोएंडोक्राइन विकारों से संबंधित है। खोपड़ी, चेहरे, छाती और पीठ की त्वचा प्रभावित होती है एक बड़ी संख्या कीवसामय ग्रंथियां।


ब्लैकहेड्स (मुँहासे)विभिन्न के लिए एक सामूहिक पदनाम है त्वचा के चकत्ते, अक्सर वसामय ग्रंथियों की शिथिलता से जुड़ा होता है।
मुँहासे कई प्रकार के होते हैं:
- सामान्य या किशोर मुँहासे यौवन के दौरान होते हैं और चेहरे, छाती और पीठ पर स्थानीयकृत होते हैं। वे गुलाबी गांठों की तरह दिखते हैं, जो मटर के आकार तक पहुंचते हैं, कभी-कभी वसामय प्लग (कॉमेडोन) के साथ। वे अक्सर सड़ जाते हैं। उनकी उत्पत्ति में, हार्मोनल परिवर्तन, संक्रमण और वंशानुगत प्रवृत्ति महत्वपूर्ण हैं;
- लाल और रोसैसिया 40 वर्ष से अधिक उम्र की महिलाओं में अधिक बार होता है और चेहरे की त्वचा पर छोटे जहाजों और लाल पिंडों के लगातार फैलाव की उपस्थिति की विशेषता होती है, कभी-कभी दमन के साथ;
- व्यावसायिक और औषधीय मुँहासे पेट्रोलियम उत्पादों के संपर्क, आयोडाइड, ब्रोमाइड, हार्मोनल और कुछ अन्य दवाओं के सेवन के परिणामस्वरूप होते हैं।
