Это вирусное инфекционное заболевание, которое поражает верхние дыхательные пути. Она также известна как острый вирусный ринофарингит или острый насморк . Будучи наиболее распространенным инфекционным заболеванием в мире, простуда главным образом вызвана коронавирусом или риновирусом.
Причины Инфекционной простуды
Организм человека не может сопротивляться абсолютно всем вирусам, которые могут вызвать простуду. Вот почему простуда настолько распространена и постоянно повторяется. По данным Центра по контролю и профилактике заболеваний США, дети в детском саду болеют простудами в среднем 12 раз в год, по сравнению с подростками и взрослыми, которые болеют простудой около семи раз в год. Это очень впечатляющие цифры. Стоит над ними задуматься.
Простуда может быть вызвана более 200 разными видами вирусов. До 50% простудных заболеваний вызваны риновирусами, вызывающие другие простудные вирусы:
- Вирус парагриппа
- Метапневмовирус
- Coronavriuses аденовирус
- Респираторно-синцитиальный вирус
- Энтеровирусы
Когда вирусу удается одолеть инфекцию, иммунная система организма становится мощнее. Первая линия обороны организма - это слизь, которая вырабатывается в носу и горле (слизь производится железами). Эта слизь очень мешает при дыхании. Сама слизь представляет собой скользкую жидкость, которая локализируется на оболочках носа, полости рта, горла и влагалища. Это наиболее распространенный симптом простуды в холодные зимние месяцы, который влияет на детей и взрослых всех возрастов. Большинство людей простуживается двух до четырех раз в год.
Инкубационный период простуды длится от 1 до 4 дней. Инфекция передается воздушно-капельным путем, когда больной кашляет или чихает. Инфекция также может распространяться из-за грязных рук, если прикасаться ими к носу или рту, или глазам. Это, возможно, наиболее распространенный способ передачи вируса. Вызывающего простуду.
Симптомы Инфекционной простуды
- Боль в горле
- Боль в горле при глотании
- Чихание
- Слизь во время насморка сначала напоминает воду, затем секреция слизи постепенно становится толще и более желтой.
- Когда слизистая оболочка носа отекает, человеку может быть трудно дышать через нос
- Ноющее ощущение или шум в ушах
- Головная боль
- Кашель
- Чувство сильного недомогания
- Высокая температура
- Дети более склонны к высокой температуре, чем взрослые.
Профилактика Инфекционной простуды
- Если это возможно, держаться подальше от людей с простудой.
- Избегайте людных мест, где риск заражения простудой намного выше
- Не прикасайтесь к носу или глазам после того, как вы побывали в физическом контакте с человеком, который болеет простудой
- Тщательно мойте руки, особенно во время насморка
- Хорошо проветривайте свою комнату
Лечение Инфекционной простуды
Против простуды нет однозначных эффективных способов лечения, чтобы заставить ее пройти быстрее. Если у больного нет других заболеваний, чем обычная простуда, и она проходит всего за одну-две недели, нет никаких причин, чтобы обращаться к врачу.
Стоит знать, что, если простуда вызвана вирусом, антибиотики для лечения не подходят.
- Убедитесь, что вы пьете много безалкогольных жидкостей, в идеале это должна быть очищенная вода - это особенно важно для детей. Многие симптомы простуды проходят значительно быстрее после приема теплых напитков.
- Спите на высокой подушке.
- При простуде нет необходимости изменять свою повседневную деятельность. Но вы должны знать, что при простуде вы будете намного быстрее уставать. Поэтому побольше отдыхайте. А детям с простудой тоже нужно побольше отдыхать.
- Избегайте курения. Оно раздражает слизистую оболочку носа еще больше.
Заложенность носа и грудной кашель можно облегчить с помощью паровых ингаляций, которые помогают сделать эти слизи более жидкими и ослабить симптомы насморка. Сядьте поудобнее и наклоните голову над миской с горячей водой, положите полотенце на голову, закройте глаза и глубоко вдыхайте пар. Очень эффективный метод избавления от насморка. Правда, этот метод не рекомендуется детям из-за риска ожогов.
Такие симптомы, как кашель, боль в горле, заложенность носа и головную боль можно облегчить с помощью различных назальных средств и безрецептурных препаратов, которые могут помочь облегчить дыхание. Желательно проконсультироваться у врача, какие препараты наиболее подходящие для вас и ваших симптомов.
Простудные заболевания или ОРЗ (ОРВИ) - это большая группа острых инфекций дыхательных путей, которые имеют схожий механизм передачи и развития заболевания.
ОРЗ - аббревиатура от «острое респираторное заболевание» - может быть вызвано вирусами, бактериями и другими микроорганизмами, ОРВИ - острое респираторное вирусное заболевание. Так как на практике очень сложно определить, какой вид возбудителя вызвал симптомы простуды, обычно ставят диагноз ОРЗ (ОРВИ), а некоторые врачи, учитывая, что 90% всех простудных заболеваний вызваны вирусами, пишут просто ОРВИ.
Симптомами простуды также сопровождаются кишечные инфекции, вызванные ротавирусом (чаще у детей) и норовирусом (у взрослых).
Простуда - очень распространенное заболевание, которое обычно не представляет серьезной угрозы здоровью и проходит самостоятельно в течение недели или двух. Однако на протяжение этого периода и за несколько дней до появления первых симптомов человек является источником инфекции для окружающих, поэтому во время болезни желательно оставаться дома.
Заразиться простудой можно:
- вдыхая мельчайшие капельки жидкости, которые содержат возбудителей инфекции - они попадают в воздух, когда больной человек чихает или кашляет;
- касаясь объектов, загрязненных выделениями, в том числе кожи больного человека, руками, а затем - своего лица, рта, носа или глаз.
Легче всего простуда распространяется среди людей, которые находятся в постоянном тесном контакте, например, в семье, в группе детей детского сада или школы. Чаще вспышки заболеваемости отмечаются в зимнее время года, хотя причины сезонности до конца не ясны.
Возбудителей простуды очень много, поэтому бывают случаи повторных заболеваний, когда вслед за первым ОРЗ следует другое, вызванное иной инфекцией и т. д. Наиболее частыми возбудителями ОРЗ (кроме гриппа) являются:
- аденовирусы, энтеровирусы, реовирусы, риновирусы, коронавирусы, вирусы герпеса, вирусы парагриппа, респераторно-синцитиальный вирус и другие;
- бактерии: стрептококки, стафилококки, менингококки, гемофильная палочка, легионеллы, пневмококки и др.
- хламидии, микоплазмы, а также группы вышеуказанных инфекционных агентов.
Проявления простуды могут отличаться в зависимости от возбудителя и индивидуальных особенностей организма, однако все они очень похожи.
Симптомы простуды (ОРЗ, ОРВИ)
Симптомы ОРЗ или ОРВИ обычно развиваются в течение нескольких дней, а не внезапно. Основные из них:
- боль в горле или осиплость голоса;
- заложенность носа или выделения из носовых ходов;
- чиханье или кашель;
- общее плохое самочувствие.
Реже наблюдаются:
- повышение температуры тела, как правило, до 37-39 оС;
- головная боль;
- боль в ухе (выраженная боль в ухе может говорить о присоединении среднего отита);
- потеря обоняния и притупление вкуса;
- легкое раздражение глаз;
- ощущение давление в ушах и лице, как результат воспаления и отека.
Самое плохое самочувствие обычно характерно для 2-3 дня болезни, затем состояние начинает потихоньку улучшаться. У взрослых и детей старшего возраста симптомы простуды могут сохраняться на протяжение 7-10 дней или несколько дольше. Например, кашель может длиться до 2-3 недель.
Более длительным течением характеризуются простудные заболевания у детей до 5 лет — продолжительность болезни у них, в среднем, составляет 10-14 дней.
Простуда или грипп: как отличить?
Не всегда удается наверняка отличить обычное ОРВИ от гриппа, но существуют некоторые характерные признаки, по которым можно предположить природу простудного заболевания.
Симптомы гриппа начинаются остро, признаки болезни появляются в течение нескольких часов:
- головная боль, боль в мышцах, костях, глазных яблоках, сильная слабость, разбитость — признаки интоксикации;
- повышение температуры тела до 39оС и выше;
- саднение глубоко в горле, за грудиной, сухой кашель — проявления трахеита;
- насморк для гриппа не характерен вообще или появляется только на 2-3 день болезни.
Симптомы обычной простуды, как правило, начинаются постепенно, самочувствие ухудшается в течение 1-2 дней:
- первыми появляются насморк, чиханье, краснота и боль в горле, усиливающаяся при глотании, только на 2-3 день возможно появление кашля;
- температура редко поднимается до отметки 39оС и выше, обычно держится в пределах 37,5-38,5 оС или вовсе остается нормальной;
- общее состояние страдает в меньшей степени, чем при гриппе.
Различать простое ОРЗ и грипп полезно потому, что грипп имеет более неблагоприятный прогноз, длится дольше и требует серьезного лечения.
Лечение простуды (ОРЗ, ОРВИ)
С легкими случаями ОРЗ здоровый организм обычно справляется самостоятельно, поэтому можно лечиться дома, используя симптоматические средства (облегчающие течение болезни). Однако даже при ОРЗ желательно обратиться к врачу, если:
- вам требуется больничный лист или справка для ребенка;
- вы беременны;
- у вас есть тяжелые хронические заболевания, например, болезни сердца, почек, легких;
- заболел ребенок до 5 лет или пожилой человек;
- ваше самочувствие не улучшается в течение 3-5 дней;
- появилась одышка , боли в груди, кашель с кровью.
- старайтесь пить больше жидкости, чтобы восполнить её потери (с потом, отделяемым носа и др.);
- как можно больше отдыхайте;
- ешьте пищу с высоким содержанием клетчатки, большим количеством фруктов и овощей, в то же время ограничьте количество жиров в рационе.
В первые дни ОРЗ или ОРВИ аппетит обычно снижается. Это нормально и должно скоро пройти. Не заставляйте себя или ребенка есть против воли. Кроме этих мер существуют различные лекарственные препараты, которые облегчаются симптомы и помогают быстрее справиться с простудой.
Лекарственное лечение простуды (ОРЗ, ОРВИ)
Основными препаратами, которые используются для лечения симптомов простудных заболеваний:
- обезболивающие, такие как парацетамол или ибупрофен помогают при высокой температуре и боли;
- деконгестанты — сосудосуживающие средства, которые помогают при насморке;
- комбинированные средства от простуды;
- противовирусные препараты.
Все эти средства можно купить в аптеке без рецепта. Они, как правило, безопасны для детей старшего возраста и взрослых. Для маленьких детей, беременных женщин, больных хроническими заболеваниями есть ряд ограничений по приему лекарств от простуды, о чем нужно проконсультироваться с врачом. В любом случае, перед покупкой и приемом лекарства всегда внимательно читайте инструкцию производителя, рекомендации по режиму лечения и дозам препарата. Более подробная информация по лекарственному лечению ОРЗ (ОРВИ) содержится ниже.
Обезболивающие средства: парацетамол и ибупрофен снижают температуру тела, а также уменьшают боль. Подобным действием обладает и аспирин, однако его нельзя давать детям в возрасте до 16 лет.
При простуде у ребенка вы можете найти в аптеке парацетамол или ибупрофен в специальной лекарственной форме для детей (обычно в виде суспензии). Всегда следуйте инструкции, чтобы соблюдать правильную дозировку. Совместного приема этих средств при простуде у детей обычно не требуется и следует избегать.
Нужно помнить, что парацетамол и ибупрофен часто входят в состав комбинированных средств от простуды. Поэтому если вы хотите принять такое лекарство и, одновременно с ним, обезболивающее или жаропонижающее, посмотрите состав препарата (на упаковке, в инструкции) или проконсультируйтесь с врачом, чтобы избежать передозировки.
Для беременных женщин препаратом выбора при лихорадке и боли является парацетамол.
Деконгестанты — это сосудосуживающие средства, которые обычно используются в виде капель или спрея в нос. Они снимают отек со слизистой носа и носовых пазух, тем самым облегчая дыхание и улучшая отток содержимого пазух из носа (для профилактики синусита). Тем не менее деконгестанты для носа эффективны только в течение 5-7 дней. Если пользоваться ими дольше, симптомы насморка могут только ухудшиться.
Сосудосуживающие средства имеют свои противопоказания и подходят не для всех. Особенно осторожно нужно быть с использованием капель для носа у маленьких детей. У этой категории больных ОРЗ лечение должен назначать только врач.
Противовирусные препараты — способны различными путями препятствовать размножению вирусов и проникновению их внутрь клеток. Если начать прием этих препаратов в первые часы заболевания, то возможно удастся сократить период лихорадки и плохого самочувствия, а при тяжелой вирусной инфекции — предотвратить осложнения. Однако при легкой простуде не всегда можно почувствовать эффект от этих препаратов, кроме того, организм и самостоятельно справляется с инфекцией. Поэтому назначение лекарств из этой группы при ОРЗ и ОРВИ происходит на усмотрение врача.
Дополнительные средства при простуде
Облегчение при боли в горле и насморке могут принести частые полоскания горла теплой соленой водой, содой и рассасывание леденцов (с ментолом, эфирными маслами, антисептиками и антибиотиками). Для улучшения носового дыхания у грудных детей можно использовать капли физиологического раствора.
По некоторым данным витамины и пищевые добавки с цинком и витамином С могут облегчить симптомы простуды и облегчить течение ОРЗ (ОРВИ), особенно в начале заболевания, однако убедительных доказательств этого мнения пока нет.
- антигистаминные препараты;
- отхаркивающие средства от кашля — однако врач может назначить вам средства, разжижающие мокроту (муколитики) при кашле с густой и трудно отделяемой мокротой или противокашлевые средства при сухом надсадном кашле;
- антибиотики — эффективны только против бактерий, могут быть назначены по строгим показаниям врачом;
- средства альтернативной медицины, такие как эхинацея или китайские травяные сборы.
Осложнения ОРЗ (ОРВИ)
Простудные заболевания, за исключением гриппа, редко вызывают осложнения, тем не менее иногда инфекция распространяется на органы грудной клетки, уши или носовые пазухи.
Синусит — инфекция околоносовых синусов — пазух, заполненных воздухом. Это осложнение развивается у 1 из 50 взрослых и детей старшего возраста с симптомами простуды. Проявления синусита включают:
- боль или повышенную чувствительность вокруг носа, глаз, лба;
- заложенность носа и отделяемое из носовых ходов;
- температура до 38оС и выше.
Как правило, синусит проходит спонтанно, однако если симптомы выражены значительно или не исчезают спустя неделю, обратитесь к врачу.
Средний отит — инфекция среднего уха — развивается приблизительно у одного из пяти детей в возрасте 1-5 лет с симптомами простуды. Признаками поражения уха является:
- сильная боль в ухе;
- температура до 38оС и выше;
- гриппоподобные симптомы, такие как выраженное общее недомогание, тошнота и рвота.
Специального лечения средний отит обычно не требует и проходит за несколько дней. Если ребенок проявляет симптомы среднего отита повторно, потребуется обратиться к врачу.
Инфекция грудной клетки — бронхит и пневмония могут возникнуть после простуды, так как в этот период иммунная защита организма временно ослаблена. О развитии этих осложнений можно обычно судить по появлению постоянного кашля с мокротой и одышки (затрудненного и учащенного дыхания). Легкие инфекции проходят самостоятельно в течение нескольких недель, однако нужно обратиться к врачу, если:
- есть сильный кашель;
- держится высокая температура;
- появляются периоды дезориентации или расстройства сознания;
- есть острая боль в груди;
- наблюдается кровохарканье;
- симптомы длятся больше 3 недель.
Эти признаки указывают на развитие бактериальной инфекции, которую нужно лечить антибиотиками.
Простуда у ребенка
Маленькие дети часто болеют простудой потому, что их иммунная система еще только развивается и не может полноценно сопротивляться инфекциям. Безусловно, ОРЗ и ОРВИ у ребенка причиняют немало беспокойства родителям, однако, к счастью, в большинстве случаев эти инфекции проходят без последствий в течение 10-14 дней. Ниже приведены ответы на наиболее частые вопросы, которые беспокоят родителей больных детей.
ОРЗ у ребенка: насколько это серьезно?
Дети обычно благополучно выздоравливают после простуды, хотя находятся в группе риска по развитию осложнений, например, ушных инфекций. Очень редко возможно развитие таких проблем, как воспаление легких (пневмония). Поэтому крайне важно не спускать глаз с больного ребенка, пока он не почувствует себя хорошо.
Есть ли разница в течении простуды у детей и взрослых?
Дети, как правило, болеют ОРЗ (ОРВИ) чаще, чем взрослые. Если взрослый человек в среднем заболевает простудой 2-4 раза в год, дети иногда успевают переболеть респираторными инфекциями 8-12 раз.
Симптомы простуды у людей всех возрастов похожи. Это насморк, чихание и высокая температура. В большинстве случаев дети выздоравливают без посторонней помощи, хотя на это уходит больше времени, чем у взрослых. Иногда может показаться, что ребенок простужен уже очень длительное время и никак не может справиться с болезнью, хотя на самом деле оказывается, что легкие ОРЗ сменяют одно другое, а между ними идут короткие периоды восстановления.
Когда нужно обратиться к врачу, если ребенок простужен?
Обратитесь к врачу, если:
- у ребенка до 3 месяцев поднялась температура до 38оС, в возрасте до 6 месяцев — до 39оС;
- симптомы простуды длятся дольше 3 недель;
- состояние ребенка ухудшается;
- ребенок жалуется на боль в груди или кашель с кровью — это может быть признаком бактериальной инфекции и требует лечения антибиотиками;
- ребенку трудно дышать — немедленно обратитесь за медицинской помощью;
- беспокоит боль в ухе — малыши с болью в ухе часто трут уши и кажутся раздраженными;
- у ребенка сильная или длительная ангина;
- развиваются другие тревожные симптомы.
Почему врач не назначил антибиотики при ОРЗ?
Антибиотики показаны для лечения бактериальных инфекций. Простуда в большинстве случаев связана с вирусным заражением, поэтому не поддается действию антибиотиков. Чрезмерное использование антибактериальных препаратов может привести к развитию устойчивости к антибиотикам, когда любая последующая бактериальная инфекция может стать тяжелее и плохо поддаваться лечению.
Антибиотики при ОРВИ назначаются только при развитии некоторых осложнений.
Чем помочь ребенку с простудой?
Чтобы помощь ребенку, который болен ОРЗ (ОРВИ), следуйте нашим советам:
- обеспечьте ребенку отдых, покой и убедитесь, что он пьет достаточно жидкости; для питья можно использовать воду или теплые напитки — они успокаивают;
- при заложенности носа приподнимите головной конец кровати, подставив под ножки стопку книг или кирпичи, можно дать ребенку высокую подушку — этот совет не подходит для детей до года;
- чтобы облегчить лихорадку или боль дайте ребенку парацетамол или ибупрофен согласно инструкции, никогда не давайте детям до 16 лет аспирин;
- облегчить дыхание при насморке помогает теплый влажный воздух, воспользуйтесь увлажнителем воздуха или отнесите ребенка в ванную и включите горячий душ для насыщения воздуха влагой;
- часто проветривайте комнату ребенка, поддерживайте в ней комфортную температуру, избегайте перегревания, например, укройте больного легкой простыней.
К какому врачу обратиться при простуде?
С помощью сервиса НаПоправку вы можете найти хорошего терапевта , семейного врача или педиатра (для ребенка), а также выбрать клинику, где можно вызвать врача на дом.
Простудные и простудно‑инфекционные заболевания
Простудные и простудно‑инфекционные заболевания в России являются одними из наиболее распространенных, хотя видовая устойчивость организма человека к действию низких температур достаточно высока 20 . В таком случае следует говорить об извращении сформировавшихся в эволюции совершенных механизмов терморегуляции у современного человека.
Человек относится к теплокровным организмам, т.е. имеющим постоянную температуру своего тела. Это свойство обеспечивается сложной системой терморегуляции , которая при опасности перегревания уменьшает выработку тепла и увеличивает его отдачу, а при опасности переохлаждения – активизирует выработку тепла с ограничением его отдачи. Терморегуляция у человека работает довольно надежно при условии, что окружающая обстановка поддерживает ее активное состояние, т.е. позволяет организму находиться при постоянной температуре около 36 – 37°С. Такие условия соответствуют температуре окружающего воздуха 16 – 18°С: при более низкой организму грозит переохлаждение, а при более высокой – перегревание. Однако человек чаще всего находится в окружающей температуре, которая грозит ему именно перегреванием, чему во многом способствуют теплая одежда и высокая температура в помещении. В таком случае механизмы поддержания нормальной температуры тела при низких окружающих температурах у большинства людей оказываются детренированными, что приводит к развитию простудных и простудно‑инфекционных заболеваний.
Этиология. Основными причинами и условиями возникновения простудных и простудно‑инфекционных заболеваний являются следующие.
1. Снижение иммунитета , связанное с переохлаждением, ослаблением организма, физическим или умственным переутомлением, злоупотреблением вредными привычками, хронической или длительной тревожностью и т.д.
2. Недостаточная двигательная активность исключает активное поддержание нормальной температуры тела при угрозе переохлаждения, основное значение в котором играет повышенный тонус скелетной мускулатуры. В этих условиях человеку приходится прибегать к искусственным условиям (теплая одежда, комфортная температура в помещении и т.д.), из‑за чего нарушаются механизмы терморегуляции.
3. Зашлакованность организма при переохлаждении делает дыхательные пути едва ли не основным каналом выведения шлаковых веществ, поступающих в организм или образующихся в нем самом в результате процессов метаболизма. Возникающая в этих условиях отечность и рыхлость дыхательных путей делают их слизистую легко проницаемой для болезнетворных вирусов.
4. Резкие колебания температуры , особенно при быстром переходе из обстановки с высокими ее значениями в обстановку с низкой температурой.
При всей значимости указанных факторов риска простудных и простудно‑инфекционных заболеваний основным из них является все‑таки снижение иммунитета и устойчивости организма к действию низких температур. Наиболее эффективным средством их тренировки является закаливание.
Значение закаливания заключается в многообразных эффектах, основными из которых являются:
1) возрастание активности иммунитета и сопротивляемости инфекции;
2) повышение устойчивости к снижению температуры тела;
3) увеличение выработки тепла при действии низких температур;
4) более легкая переносимость по выраженности и длительности возникших простудных и простудно‑инфекционных заболеваний.
Хотя всем простудным и простудно‑инфекционным заболеваниям свойственны определенные общие характеристики, между ними есть и серьезные различия, которые следует учитывать для их профилактики и терапии. Эти различия связаны и с преимущественной причиной, вызвавшей соответствующее нарушение, и с проявляемыми при этом симптомами.
Классификация. На основании анализа этиологии и патогенеза все многообразие вызванных переохлаждением заболеваний можно классифицировать на две основные группы – простудных и простудно‑инфекционных заболеваний.
Наиболее часто встречающимися простудными заболеваниями являются ринит (насморк), ларингит (воспаление гортани), фарингит (воспаление трахеи), бронхит (воспаление бронхов).
В возникновении простуд основными причинами являются зашлакованность организма и резкие перепады температур.
При адекватном потоотделении значительная часть поступивших в организм не имеющих природного происхождения (с пищей, водой, воздухом, в результате вредных привычек и пр.), а также образовавшихся в результате жизнедеятельности веществ удаляется с потом. При низких же температурах окружающей среды, когда потоотделение прекращается, функцию очистки организма принимает на себя дыхательная система: возникающая при этом отечность дыхательных путей является защитной реакцией, направленной на удаление из организма вместе с выделениями вредных веществ. Однако при относительно длительном сохранении такой отечности слизистая дыхательных путей становится легко проницаемой для инфекционных микроорганизмов, и развивается уже простудно‑инфекционное заболевание.
Другой фактор, провоцирующий простуду, – резкие перепады внешних температур. Когда человек находится при окружающей температуре, грозящей ему перегреванием, компенсаторно активизируется потоотделение: при испарении 1 мл пота организм теряет до 0,56 ккал тепла, что позволяет поддерживать нормальную температуру тела. Терморегуляция человека относительно инертна, поэтому при выходе из теплого помещения на морозный воздух требуется не менее пяти – семи минут для ее перестройки от режима теплоотдачи, предупреждающего перегревание организма, к режиму, предохраняющему его от переохлаждения при низких температурах. Если же переход из тепла в холод оказывается гораздо короче (как это чаще всего и бывает), то и на холоде организм продолжает отдавать тепло. Отсюда становится понятной опасность пребывания потного человека на холоде – интенсивная отдача тепла через потоотделение вызывает переохлаждение организма. Положение усугубляется тем, что, уже находясь на морозном воздухе, человек в теплой и тяжелой одежде двигается мало, а поступающий в его легкие холодный воздух вызывает нарушения их деятельности.
Зашлакованность организма уменьшается при ограничении поступления в организм формирующих шлаки веществ или при активизации выведения шлаков из организма. Оба таких эффекта дает переход на питание преимущественно сырыми растительными продуктами, которые содержат значительное количество натуральных компонентов и, кроме того, стимулируют иммунитет. В периоды, опасные для возникновения простуд, следует ограничить потребление поваренной соли, которая, задерживая воду в организме 21 и ограничивая потоотделение, затрудняет выведение из организма шлаковых веществ. В то же время отказ от соли активизирует распад жиров, которые называют «отстойниками шлаков» в организме, а образующаяся при распаде вода выводится вместе со шлаками.
Очищение организма от поступивших или образовавшихся в нем шлаковых веществ возможно несколькими путями: обильным питьем (если нет противопоказаний со стороны сердечно‑сосудистой системы, почек или обмена углеводов), баней (лучше суховоздушной, где не только идет очистка организма от шлаков, но и вызванная высокой температурой гибель вирусов) и т.д.
В целях предупреждения негативного влияния резких перепадов температур в развитии простуд важно поддержание температуры в помещении на уровне до 22 – 24°С. Выше указанной температуры в организме начинается активное потоотделение, предупреждающее перегревание. Увеличивается потоотделение, и при широко практикующихся попытках перед выходом на холод следует запастись теплом (например, горячими напитками).
Простудно‑инфекционные заболевания (грипп, ОРВИ, ангина и др.) могут возникать в любое время года, так как основной причиной их развития является снижение иммунитета, связанное со многими обстоятельствами неправильного образа жизни: переутомлением, вредными привычками, сильным или длительным действием стрессовых факторов и пр. Однако чаще и шире они распространяются в холодное время года в связи с тем, что при переохлаждении:
– снижается активность иммунитета, и организм не в состоянии успешно сопротивляться инфекции;
– отечная и рыхлая слизистая дыхательных путей становится легкопроницаемой для возбудителей заболевания.
Хотя и простуду, и грипп (как типичное заболевание простудно‑инфекционного характера) вызывают вирусы, однако между ними отмечаются существенные различия, что проявляется в симптомах их протекания (табл. 10).
Таблица 10
Симптоматика простудных заболеваний и гриппа
Из приведенной таблицы видно, что простуда чаще всего поражает лишь дыхательную систему: носоглотку, горло, верхние дыхательные пути. При инфекционных же заболеваниях отмечается реакция всего организма в виде высокой температуры, озноба и более серьезных симптомов. Поэтому последние почти всегда протекают в более тяжелой форме, чем простуда. Характерная для них и отличающая от простуды особенность – внезапное начало с высокой температурой и ознобом. При обычных методах и средствах лечения простуда проходит за два – пять дней, а полное восстановление жизнедеятельности организма занимает одну – полторы недели. Активная же фаза простудно‑инфекционных заболеваний обычно продолжается около недели, но остаточные явления – слабость, упадок сил, мышечные боли и другие – могут сохраняться еще две – три недели.
В настоящее время в терапии простудных и простудно‑инфекционных заболеваний основными средствами рассматриваются покой и фармакология. Так как причины возникновения этих заболеваний отличаются (переохлаждение и зашлакованность организма в первом случае и снижение иммунитета и инфекция – во втором, хотя определенное значение именно в снижении иммунитета имеют и факторы, указанные для простуд), то поведение человека и подходы к их терапии должны отличаться.
При простуде необходимо предпринять усилия, направленные на максимально быстрое освобождение организма от шлаков. Помочь в этом случае можно несколькими путями:
Воздержанием от пищи (если нет противопоказаний) с обильным питьем или, по крайней мере, переходом на питание только сырыми растительными продуктами;
Полным отказом от поваренной соли;
При насморке хороший результат дают те средства, которые очищают (но не пересушивают) слизистую носа и тем самым улучшают условия для отхода выделений (промывание носа соленой водой, закапывание растворов, приготовленных из меда и соков лука, моркови, свеклы, промывание мыльным раствором и т.д.).
При насморке лучше воздержаться от применения тех препаратов, которые, подсушивая слизистую носовых ходов, уменьшают выделения из носа и тем самым затрудняют очистку организма от шлаков. В этом случае отечность опускается в более низкие отделы дыхательных путей – гортань и трахею, что ведет к возникновению кашля. Сам кашель является адаптивной реакцией, направленной не только на очистку организма от шлаков, но и на освобождение дыхательных путей от возбудителей инфекции, механических и других вредных веществ. Поэтому кашель, сопровождаемый отхождением мокроты, является благотворным. При таком кашле также нецелесообразно применять препараты, вызывающие подсушивание слизистой дыхательных путей. Напротив, сухой кашель непродуктивен, так как не способствует очистке дыхательного аппарата. Смягчает его обильное питье (вместе с медом, соком хрена, горчицей), полоскание горла (растворами соли, соды, меда и пр.). Подавление же кашля лекарственными препаратами также затрудняет очищение организма от шлаковых веществ – в этом случае отечность опускается в еще более низкие участки дыхательного аппарата.
При возникновении простудно‑инфекционных заболеваний поведение человека должно отличаться, потому что в этих условиях организм прежде всего направляет свои усилия на борьбу против инфекции. Поэтому при развитии этих заболеваний и возникают чувство слабости, мышечные боли и др. симптомы, ведущие к ограничению расхода энергии на другие, кроме иммунитета, стороны жизнедеятельности. С этим же связано и снижение аппетита у больного, но в отношении к пище прежде всего следует анализировать собственные ощущения больного: не следует заставлять себя есть, но если возникло отчетливое чувство аппетита, его надо утолить, используя для этого натуральные, сырые растительные продукты.
Еще одной защитной реакцией организма, направленной против возбудителя инфекционного заболевания, является лихорадка – повышение температуры тела. При ней размножение вирусов и их жизнедеятельность затрудняются, а воздействие защитных сил организма на них оказывается более эффективным. Поэтому прием жаропонижающих средств с самого начала болезни только увеличивает ее длительность. Однако если температура повышается выше 39° или высокая температура держится более трех дней, в отношении использования фармакологии следует обязательно следовать врачебным рекомендациям.
ЛФК при простудах и простудно‑инфекционных заболеваниях, как и лечение, имеет свои особенности.
Полезный эффект двигательной активности в профилактике и терапии простуд и простудно‑инфекционных заболеваний определяется заметной ролью, которую движение играет в поддержании стабильной температуры тела. В этом отношении особое значение играет тонус скелетных мышц , который возрастает при низкой окружающей температуре и снижается при потеплении. Например, при дрожи воспроизводство тепла организмом может возрасти более чем в три раза, а при напряженной физической работе – даже в десять и более раз. В таком случае при первых признаках начинающегося снижения температуры тела активная двигательная деятельность способствует выработке дополнительного количества тепла, что препятствует начинающемуся снижению температуры. Поэтому особо следует подчеркнуть значение легкой одежды, заставляющей человека при низких температурах окружающего воздуха активно двигаться. Практика показывает – пока человек двигается, простуда ему не грозит.
Усиленное дыхание во время мышечной работы способствует хорошей вентиляции легких с устранением застойных явлений и активным выведением попавших сюда микроорганизмов и посторонних веществ.
При длительной напряженной мышечной работе выработка тепла идет настолько интенсивно, что даже в условиях холодного воздуха может произойти повышение температуры тела. Это вызывает компенсаторное увеличение выработки пота, что обеспечивает выведение из организма шлаков .
Доказано, что умеренные физические нагрузки способствуют повышению уровня иммунитета человека. Особенно важно, что при этом стимулируется и клеточный, и тканевый иммунитет 22 .
Двигательная активность при простудных и простудно‑инфекционных заболеваниях решает следующие задачи:
1) активизация иммунитета;
2) стимуляция потоотделения как эффективного пути очистки организма от шлаков;
3) выработка организмом дополнительного тепла.
Профилактика простуд должна заключаться в устранении (или хотя бы в снижении влияния) обоих факторов, провоцирующих ее развитие, – резких перепадов внешних температур и избыточного накопления в организме шлаковых веществ. Это условие определяет и подбор средств ЛФК.
Для предупреждения влияния резких перепадов внешних температур могут использоваться различные средства и приемы. Одни из них представляют системные формы, регулярно используемые в образе жизни человека. Прежде всего, это систематическое закаливание, обеспечивающее повышение устойчивости организма к действию низких температур. Другим эффективным и повседневным средством является поддержание в холодные сезоны в помещении той температуры (ниже 20 – 22°С), которая еще не активизирует потоотделение, что, с одной стороны, исключает последующую интенсивную отдачу тепла телом при переходе на холод, а с другой – само по себе является для организма формой закаливания.
Другие формы и средства профилактики и терапии простуд могут рассматриваться как срочные меры, предпринимаемые единовременно. Они должны быть направлены к тому, чтобы заставить организм прекратить потоотделение и, следовательно, отдавать тепло на холоде. Для этого, например, перед выходом из теплого помещения на холодный воздух необходимо провести своеобразную «холодовую разминку» – подставить кисти рук секунд на 10 – 15 под струю холодной воды, прополоскать горло прохладной (но не ледяной!) водой и т.п.
Хороший эффект перед выходом на холодный воздух дает массаж шеи и горла, особенно в области небных миндалин.
В случае, если человек все‑таки оказался разгоряченным на холоде, ему необходимо обязательно двигаться, постепенно снижая интенсивность движения до тех пор, пока потоотделение полностью не прекратится. Необходимый эффект достигается и тем, что обе кисти одновременно или попеременно подвергаются воздействию холода.
Что касается предупреждения избыточного накопления в организме шлаковых продуктов, то помимо соответствующих ограничений в повседневной жизни (в питании, вредных привычках и пр.) важное значение имеет баня. Это обусловлено интенсивным потоотделением, которое происходит во время парения, благодаря чему из организма удаляются многие вредные вещества, поступившие или образовавшиеся в нем.
Для лечения уже возникших простуд, первым признаком которых является насморк, следует вести активный образ жизни , направленный на очистку организма и поддержание терморегуляции. Это означает, что человеку необходимо не только сохранять привычный режим жизнедеятельности (включающий продолжение выполнения трудовой или учебной деятельности, двигательную активность 23 и т.д.), но и активизировать потоотделение с помощью, например, сауны или умеренных физических нагрузок (при отсутствии противопоказаний).
Для профилактики и лечения простудно‑инфекционных заболеваний формы и средства ЛФК несколько отличаются.
В профилактике указанных заболеваний основное значение должно иметь укрепление иммунитета. Наиболее эффективным средством для этого является закаливание. Помимо общепринятых средств могут использоваться простейшие приемы, которые доступны в повседневном поведении. В частности, это могут быть:
Легкая одежда по сезону;
Умеренно прохладный свежий воздух в помещении;
Умывание только холодной водой;
Местное закаливание ног;
Хождение босиком – дома и на природе, по возможности с резким перепадом температур;
Контрастный душ, холодные обливания и т.д.
Доказана высокая эффективность стимуляции иммунитета с помощью определенных приемов точечного массажа. В частности, получил широкое распространение метод, предложенный А.А. Уманской. По этому методу осуществляется акупрессура девяти одиночных или симметричных биологически активных точек, которые являются «входными воротами» инфекции: верхних дыхательных путей, глаз, рта, носа и др. (рис. 33). Важно, что при этом не только стимулируется иммунитет, но и оказывается нормализующее влияние на деятельность различных органов и функциональных систем.
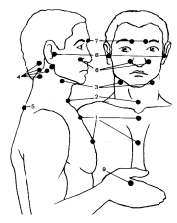
Рис. 33. Влияние точечного массажа по А.А. Уманской на органы и системы
1 – грудина (нормализация состояния сердечно‑сосудистой системы, костного мозга, пищевода, трахеи, бронхов, легких); 2 – яремная вырезка (иммунитет, вилочковая железа); 3 – парные синокаротидные клубочки (химический состав крови, гомеостаз, обмен веществ); 4 – парные сосцевидные отростки (головной мозг); 5 – остистый отросток седьмого шейного позвонка (компенсация влияния внешней среды); 6 – парные места у основания крыльев носа (выработка биологически активных веществ, слизистая носовых ходов); 7 – парные места выхода тройничного нерва (устраняет головную боль и боль в глазах); 8 – парные места у козелка уха (кора головного мозга и вестибулярный аппарат); 9 – парные места на тыльной стороне кисти между первым и вторым пальцами (устраняет головную боль и насморк)
В продромальном периоде, при первых признаках недомогания, точечный массаж проводится в той же последовательности каждые 40 – 60 мин. Кроме того, хороший эффект в это время дает и массаж рефлексогенных и точечных зон ушной раковины – правой у правшей и левой у левшей. Массировать следует именно в той последовательности, которая обозначена на рис. 34. Особенно требует внимания зона 4 (улучшает трофические процессы в лимфоидном глоточном кольце и иммунологическую активность организма). Эффект массажа можно пролонгировать, нанеся на указанные точки (анальгезирующий и противовоспалительный эффекты) и 5 противовоспалительно‑согревающие растирки.
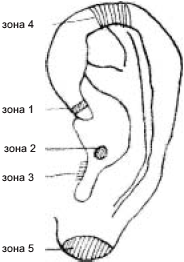
Рис. 34. Точечный массаж ушной раковины при простудно‑инфекционных заболеваниях
Простудно‑инфекционные заболевания являются острой реакцией организма на инфекцию, поэтому требуют мобилизации значительной части резервных возможностей. В связи с этим рекомендуемые при простудах активные формы терапии при этих заболеваниях не могут быть использованы, и больным рекомендуется постельный режим. По этой же причине двигательная активность должна быть резко ограничена. Нельзя прибегать и к помощи бани, которая сама по себе является для организма значительной нагрузкой.
Простудно‑инфекционные заболевания чаще всего сопровождаются повышением температуры тела (лихорадкой), являющимся защитной реакцией. Поэтому насильственное снижение температуры тела с помощью фармакологии лишь осложняет и удлиняет течение болезни. С другой стороны, стимуляция выработки тепла Холодовыми воздействиями (влажные обертывания, холодный душ и т.д.) дает исключительно быстрый – в течение нескольких часов или даже нескольких десятков минут – оздоравливающий эффект.
Методика использования холодного душа при повышенной температуре тела. При повышении температуры тела для ее нормализации необходимо пользоваться холодным душем следующим образом.
Вода в кране должна быть максимально холодной, обливать следует только тело, а длительность самого обливания для незакаленного человека не должна превышать 15 – 20 секунд (ни в коем случае нельзя допускать озноба); после этого тело следует энергично растереть, тепло одеться и лечь в постель. Поможет и обильное теплое питье. Через 15 – 20 мин следует обязательно измерить температуру тела и, если она по крайней мере не повысилась, вновь выполнить всю процедуру холодного душа. Обычно трех – четырех повторений холодного душа достаточно для нормализации температуры. Если же после первой процедуры температура повысилась (даже незначительно), дальнейшие обливания проводить не следует, потому что, вероятнее всего, причина повышения – неинфекционной природы.
Бронхит – инфекционно‑воспалительное заболевание бронхов.
Предрасполагающими факторами его развития являются: переохлаждение, вдыхание токсических, аллергических веществ, действие профессиональных условий и др. Из повседневных условий жизни определенное значение в возникновении бронхита может иметь (как это бывает в холодное время года из‑за центрального отопления) пересушенный в помещении воздух: попадая в дыхательные пути, он высушивает слизистую бронхов, лишая ее бактерицидной активности и провоцируя сухой («лающий») кашель, который раздражает бронхи.
Различают острый и хронический бронхит.
Острый бронхит. Этиология этого заболевания чаще всего связана с патогенными стафилококками, пневмококками, вирусами; определенную роль играет и загрязненность воздушной среды. Что касается хронического бронхита, то чаще всего он развивается как результат длительных недолеченных острых нарушений дыхания.
Патогенез. Патологический процесс поражает все слои бронхов, сопровождаясь отеком, нарушением их крово– и лимфо‑снабжения, атрофией и разрастанием соединительной ткани. Воспалительный процесс приводит к нарушению функций бронхиального дерева – дренажной, барьерной и др., в результате чего в бронхах скапливается патологическое инфицированное содержимое, способствующее сенсибилизации и развитию деформаций.
В клинике острого бронхита отмечается отек и сужение просвета бронхов, ощущение сдавлений груди, одышка. Кашель продолжительный, со скудной мокротой. Температура невысокая. Дыхание ослабленное. Течение болезни благоприятное, однако в случае неправильной терапии острый бронхит может перейти в хроническую форму. При частых повторениях возникает бронхосклероз с вовлечением легочной ткани. Клиника хронического бронхита в периоды обострения характеризуется субфебрильной температурой, недомоганием, кашлем с отделением мокроты и повышенной утомляемостью.
Лечение хронического бронхита проводится длительно, с учетом того, что исходом его могут быть такие тяжелые заболевания, как хроническая пневмония, бронхоэктазия, бронхиальная астма и др. Больному назначается адекватный его состоянию лечебно‑охранительный режим с максимальным использованием свежего воздуха, прогулок; проводятся антибактериальная терапия, витаминотерапия, широко используются физиотерапия и ЛФК.
Лечебная физическая культура назначается во все периоды профилактики и лечения хронического бронхита. Физические упражнения, вовлекающие в работу мышцы грудной клетки и верхних конечностей, обеспечивают улучшение лимфо– и кровоснабжения бронхолегочной системы в силу анатомических, функциональных и моторно‑висцеральных взаимоотношений.
Для профилактики бронхитов основными видами двигательной активности могут быть ходьба, бег, лыжи и другие упражнения, тренирующие дыхательный аппарат, обеспечивающие активную вентиляцию легких и устранение застойных явлений в них. Однако без сопутствующего закаливания организма эти меры могут дать лишь частичный результат.
В терапии бронхитов следует создавать физиологические предпосылки для уменьшения и ликвидации воспалительных изменений в бронхах и предупреждения их склерозирования. При хронических бронхитах в качестве специальных применяются дренажные дыхательные упражнения, способствующие эвакуации патологического содержимого бронхов, благодаря чему улучшаются и нормализуются соответствующие функции бронхиального дерева. Противовоспалительное, трофическое действие специальных дыхательных упражнений усиливается при их сочетании с общеразвивающими, оказывающими стимулирующее влияние на кровообращение и дыхание.
Ведущую роль в занятиях ЛФК играют средства, повышающие неспецифическую сопротивляемость организма и тем самым препятствующие возникновению простудных заболеваний, провоцирующих обострение бронхита. Физическая нагрузка, повышающаяся по мере развития адаптации к ней, способствует повышению не только общей, но и местной резистентности бронхиального дерева. Вместе с тем в остром периоде бронхита эти меры должны использоваться с осторожностью, поэтому они в полной мере соответствуют тем, которые были отмечены для простудных заболеваний в целом.
После окончания острого периода заболевания важнейшее значение приобретает закаливание, однако при этом следует обратить серьезное внимание на профилактику любого переохлаждения, поэтому перед выходом на холодный воздух необходимы соответствующие подготовка (например, «холодовая разминка») и одежда.
Массаж при бронхитах проводят в положении больного сидя или лежа на животе. Массируют спину от поясницы до шеи с точечными воздействиями на остистые отростки (особенно следует обратить внимание на точку отростка седьмого шейного позвонка – да‑чжуй). При массаже передней поверхности грудной клетки тщательно массируют межреберные промежутки и производят непрямой массаж легких: мягкие толчкообразные надавливания на различные зоны грудной клетки, сдавливание ладонями грудной клетки спереди, с боков, поколачивание по груди. Заканчивают массаж дыхательными упражнениями с акцентом на глубоком выдохе (дренирующий эффект).
Организация ЛФК определяется тактикой лечения больных, страдающих хроническим бронхитом. В условиях поликлиники занятия для них проводятся в кабинетах. Посещающие школу дети в периоды ремиссии занимаются физкультурой в подготовительной группе; перевод в основную группу и сдача любых нормативов осуществляются не ранее полного выздоровления и снятия ребенка с диспансерного учета. При обострении хронического бронхита и госпитализации методика ЛФК строится в зависимости от двигательного режима.
Пневмония, или воспаление легких – острое или хроническое заболевание, характеризующееся воспалением паренхимы и (или) интерстициальной ткани легких.
Пневмония – довольно частое заболевание, особенно в детском и старшем возрастах. Это обусловлено анатомо‑физиологическими особенностями людей указанных контингентов, обусловливающими низкие резервные возможности аппарата дыхания, легкость нарушения бронхиальной проходимости, склонность к отекам, ателектатическим процессам и пр.
Большинство пневмоний делятся на крупозные (долевые), когда поражена воспалительным процессом вся или значительная часть доли легкого, и очаговые (дольковые), при которых в патологический процесс вовлечены отдельные участки (дольки) легкого. Очаговые пневмонии чаще всего являются осложнением воспаления верхних дыхательных путей и бронхов у больных с застойными легкими, тяжелыми, истощающими организм болезнями, в послеоперационном периоде (особенно у пожилых людей).
Этиология пневмоний – вирусно‑микробная, смешанная. Среди бактериальных возбудителей ведущую роль играют стафилококки, стрептококки, пневмококки, кишечная палочка; из вирусов – аденовирусы, гриппозный, респираторно‑синцитиальный. Провоцирующими патогенное влияние микроорганизмов условиями являются либо переохлаждение, либо застойные явления в легких, свойственные гипокинезии и длительному поддержанию вынужденной позы с уменьшением легочной вентиляции (например, в условиях скелетного вытяжения при переломе позвоночника). Довольно часто пневмонии развиваются как результат хронического бронхита, когда воспалительные явления распространяются вниз по бронхиальному дереву вплоть до легочной ткани.
Патогенез. Важнейшими моментами патогенеза пневмоний являются распространение инфекции, развитие воспалительных изменений, нарушение функции дыхания и расстройства вегетативных функций. Из‑за отека и набухлости слизистой оболочки, а также накопления в бронхах секрета, что ведет к ухудшению бронхиальной проходимости, из вентиляции и газообмена выключается часть альвеол. При этом нарушается диффузия газов через поврежденную альвеолярную стенку. Кроме того, отмечается нарушение регуляции дыхания с дискоординацией работы дыхательных мышц и неравномерностью вентиляции в различных долях и участках легких.
Все указанные изменения быстро приводят к значительным изменениям в организме больного в целом, в частности, к нарушениям в ЦНС, изменяя ее функциональное состояние с преобладанием тормозных процессов. Отмечается и дисфункция вегетативной нервной системы; чем более выражены дыхательная недостаточность и признаки интоксикации, тем более значительные нарушения обнаруживаются в сердечно‑сосудистой системе больного пневмонией. Весьма частые нарушения выявляются в пищеварительной, выделительной, эндокринной системах. Характерны расстройства обмена веществ (белкового, углеводного, жирового), развитие метаболического пли респираторно‑метаболпческого ацидоза. Следовательно, пневмония является тяжелым общим заболеванием организма.
Клиника острых пневмоний характеризуется следующими признаками: повышение температуры, озноб; боли при дыхании на стороне пораженного легкого (особенно если присоединяется плеврит), которые усиливаются при кашле, вначале сухом, позже с вязкой мокротой; повышение СОЭ.
Лечение пневмоний носит комплексный характер на фоне лечебно‑охранительного режима. В остром периоде назначают постельный режим, который продолжается не менее трех дней после снижения температуры и исчезновения клинических признаков дыхательной недостаточности. Особое внимание обращается на антибактериальную терапию. Под влиянием проводимого лечения температура снижается, состояние больного улучшается, кашель становится влажным, отделяется мокрота, уменьшаются признаки дыхательной недостаточности, исчезают изменения в сердце, печени, почках, улучшается и постепенно нормализуется газовый состав крови. Все эти признаки позволяют перевести больного на палатный режим. Наконец, при переходе пневмонии в период остаточных явлений и выздоровления назначается общий больничный режим. Однако массивность поражения дыхательной системы и многих внутренних органов при крупозной пневмонии требует длительного лечения с применением всего комплекса средств для достижения благополучного исхода и предупреждения осложнений.
Лечебная физкультура при пневмонии оказывает многосторонние влияния на организм, обеспечивающие полезный эффект функциональной терапии.
Прежде всего, следует отметить усиление под влиянием физических упражнений потока выдыхаемого воздуха, что обеспечивает удаление секрета из дыхательных путей, вместе с которым они освобождаются и от возбудителей пневмонии. Восстановлению бронхиальной проходимости способствует и уменьшение отечности слизистой бронхов. Немаловажное значение при этом имеют устранение застойных явлений в легких, восстановление нарушенных патологическим процессом взаимоотношений между легочной вентиляцией и легочным кровотоком, улучшение диффузии газов в легких и транспорта газов кровью. Использование физических упражнений обеспечивает углубление и урежение дыхания и нормализацию его ритма. Перестройка дыхательных движений не только увеличивает эффективность дыхания, но и уменьшает излишний расход энергии на дыхательный акт.
ЛФК при пневмониях назначается с первых дней заболевания. Ее основными задачами являются:
1) компенсация дыхательной недостаточности;
2) уменьшение застойных явлений в легких;
3) стимуляция защитных сил организма на борьбу с болезнью.
В первом периоде, при постельном режиме, противопоказаниями к ЛФК являются упражнения с задержкой дыхания на вдохе, с гипервентиляцией, а также выполняемые с высокой интенсивностью. Основным средством ЛФК в этот период являются дыхательные упражнения и гимнастические упражнения, а также массаж.
Дыхательные упражнения дренажного типа и с акцентом на длительный выдох способствуют устранению секрета из дыхательных путей и облегчают сам акт дыхания. Они должны выполняться в медленном темпе, без сопротивления дыханию и его форсирования. При признаках стихания острых явлений дыхательные упражнения сочетают с простыми гимнастическими упражнениями для средних мышечных групп (особенно плечевого пояса), выполняемыми в медленном темпе и из облегченных исходных положений на спине, на боку с их частой сменой.
Как в сочетании с физическими упражнениями, так и самостоятельно в первом периоде могут использоваться приемы массажа (преимущественно поглаживание и отчасти растирание) туловища и конечностей. При массаже грудной клетки внимание обращается на согласование надавливания на нее с фазой выдоха, что создает предпосылки для удаления секрета из дыхательных путей и устранения застойных явлений в легких.
При продолжительности активных занятий упражнениями в 10 – 12 мин и последующего массажа в 8 – 10 мин периодичность применения этого комплекса должна составлять не менее шести – восьми раз в течение дня.
При удовлетворительном состоянии, нормальной температуре и компенсированной дыхательной недостаточности или ее отсутствии больной переводится на палатный режим. В этом периоде заболевания – периоде обратного развития пневмонии – основными задачами ЛФК являются:
1) улучшение показателей внешнего дыхания;
2) ускорение рассасывания воспалительных инфильтратов в легочной ткани;
3) общее укрепление организма и адаптация больного к физическим нагрузкам в пределах палатного режима.
Из средств ЛФК по‑прежнему значимыми остаются дыхательные упражнения, в которых все большее значение придается дыханию с сопротивлением. Их сочетание с общеразвивающими гимнастическими упражнениями выполняется из разнообразных исходных положений, способствующих активизации дыхания в пораженном сегменте и доле легкого и дренажу из них инфильтрата. Обязательным элементом двигательного режима в этом периоде становится утренняя гигиеническая гимнастика, комплекс которой включает не только специальные, но и общеукрепляющие упражнения.
Во второй половине палатного режима больного приобщают к прогулкам, а затем и к дозированной ходьбе, выполняемой в аэробном режиме с постепенным увеличением времени ее выполнения.
Общее время дневной двигательной активности больного к концу палатного режима должно составлять не менее полутора – двух часов.
При переводе больного на общий режим (период восстановления), когда у него еще остаются остаточные явления, задачами ЛФК являются:
1) полное восстановление и нормализация функции внешнего дыхания и увеличение его резервов;
2) адаптация больного к нагрузкам бытового и профессионального режима;
3) повышение неспецифической сопротивляемости детского организма.
Ведущую роль в методике ЛФК в периоде восстановления играют упражнения общеукрепляющего и общеразвивающего характера для всех мышечных групп из различных исходных положений. Среди них особое место занимают направленные на укрепление дыхательной и сердечно‑сосудистой системы длительные малоинтенсивные циклические (ходьба, бег, плавание, лыжи пр.), а также дозированное закаливание, обеспечивающее тренировку иммунитета. По‑прежнему внимание больного привлекается к выполнению дыхательных упражнений, способствующих закреплению у него навыков правильного дыхания (в частности, полноценного и эффективного использования грудного и брюшного типов дыхания и сочетания фаз дыхательного акта), и устранению остаточных явлений воспалительного процесса в бронхах.
Длительность занятий ЛФК достигает 35 – 40 мин при одном – двух занятиях в день.
Техника и методика массажа при пневмониях принципиально не отличается от таковых при бронхитах, однако следует осторожно массировать (при крупозных пневмониях) область скопления инфильтрата.
Тонзиллит и ангина – соответственно хроническое и острое воспаление небных миндалин. Эти заболевания часто являются причиной развития многих заболеваний сердца, суставов, почек и др. Такие серьезные последствия связаны с тем, что небные миндалины (или гланды) играют важную роль в обеспечении иммунитета, т.е. их состояние заметно сказывается в общем на здоровье человека.
Этиология. Развитию тонзиллита во многом способствуют плохие условия профессиональной деятельности и быта (запыленность, загазованность помещений), несоблюдение требований гигиены полости рта и очаги гнойной инфекции в полости рта и носа: кариесные зубы, затрудненное носовое дыхание и др. Несомненное значение имеют и вредные пристрастия, в частности курение.
Патогенез. Хроническое течение воспаления сопровождается разрушением ткани миндалин и попаданием в кровь продуктов их распада и жизнедеятельности микроорганизмов. Эти продукты могут вызвать в органах, богатых соединительной тканью, хроническое воспалительное заболевание – ревматизм, трудно поддающееся лечению. Наиболее часто страдают от ревматизма сердце (ревмокардит) и суставы (ревматоидный артрит).
С развитием заболевания миндалины становятся рыхлыми и увеличиваются в размерах, на них легко размножаются инфекционные микроорганизмы, вызывающие воспаление. При неблагоприятных условиях (особенно при переохлаждении) воспаление миндалин легко переходит в острую форму – ангину. Заболевание сопровождается тяжелой общей реакций организма и повышением температуры. В зависимости от выраженности и формы ангины ее активная фаза может продолжаться от семи дней до месяца.
Основным средством профилактики тонзиллита и ангины является выполнение требования гигиены полости рта, регулярные полоскания горла с отварами противовоспалительных растений, воздержание от вредных привычек и др. При пребывании на морозном воздухе необходимо побеспокоиться о теплом прикрытии передней поверхности шеи, так как именно за ее тонкой стенкой располагаются миндалины. Опасны для них и резкие перепады температур (например, когда разгоряченный человек пьет ледяную воду или ест мороженое).
ЛФК в профилактике и терапии тонзиллита и ангины оказывается достаточно эффективной. Основным условием для этого является увеличение притока крови к миндалинам. Для этого их следует регулярно (особенно перед выходом на морозный воздух) массировать через поверхность кожи под нижней челюстью или использовать «позу льва», когда корень языка производит своеобразный массаж миндалин.
При наличии тонзиллита и в начальной стадии развития ангины хороший результат дает выполнение комплекса, включающего «позу льва», массаж миндалин и полоскание горла раствором с поваренной солью (или содой) и йодом. Такую процедуру при наличии тонзиллита следует выполнять не менее двух раз ежедневно, а при возникновении ангины – через каждые 15 – 20 мин. В этом случае продолжительность ангины многократно уменьшается, и при активном использовании этого комплекса в начальной фазе развития ангины порой воспалительные явления исчезают в течение одного – полутора часов.
